Der belgische Virologe Dr. Geert Vanden Bossche hat auf geertvandenbossche.org einen Menüpunkt FAQ (= viel gestellte Fragen). Derzeit findet man dort 36 Fragen und Antworten zum Thema Coronapandemie und Impfungen. Aktueller Stand der Übersetzung: 36 von 36 Fragen und Antworten.
Quelle der Originalfragen: www.geertvandenbossche.org/faq
Stand der Bearbeitung der Originalfragen 1. Juli 2021
Zum Hintergrund von Dr. Geert Vanden Bossche siehe dessen insgesamt Lebenslauf. Nach seinem sehr gut abgeschossenem Studium der Tiermedizin in Belgien hat er unter anderem an der Universität Stuttgart/Hohenheim die Lehrbefähigung (Habilitation) im Fach Virologie in der der Tiermedizin erworben und er hat ebenfalls in Deutschland vier Fachtierarztausbildungen abgeschlossen, nämlich für Pferde, Virologie, Mikrobiologie, Tierhygiene.
Hinweis: Bei den folgenden Fragen und Antworten steht das S ( z.B. in S-Antikörper oder S-spezifisch ) für Spike oder Stachel. RDB seht für Rezeptor Bindungs Domäne.
Inhaltsverzeichnis
Frage 01: Warum ist die erhöhte Infektiosität von Varianten an sich ein Grund zur Sorge? Wie wirkt sich die Massenimpfung auf dieses Problem aus?
Eine erhöhte Infektiosität erhöht den viralen Infektionsdruck und damit die Wahrscheinlichkeit, dass zuvor asymptomatisch infizierte Personen (PAI = previously asymptomatically infected, AIP) zu einem Zeitpunkt re-infiziert werden, zu dem ihre natürlichen, CoV-unspezifischen Antikörper durch suboptimale und kurzlebige S-spezifische Antikörper unterdrückt werden. Dies macht AIP-Patienten anfälliger für Covid-19-Erkrankungen und führt daher zu einer erhöhten Morbiditäts- und Mortalitätsrate in dieser Gruppe.
Massenimpfkampagnen (die sich zunächst an gefährdete Personen richten) werden den Infektionsdruck verringern und damit die Morbiditäts- und Mortalitätsraten bei gefährdeten Personen, aber auch bei AIP-Patienten senken. Je aggressiver die Massenimpfung voranschreitet, desto deutlicher wird die Zahl der Fälle zurückgehen. Wie bereits erläutert ( deutsche Übersetzung seines Artikels, auf den Dr. Vanden Bossche dort verweist: Die Komplexität einer durch Massenimpfungen geprägten Pandemie verstehen. Was sagt uns das?), wird dieser positive Effekt recht schnell nachlassen und zunehmend durch die verstärkte Zirkulation von S-gerichteten viralen Immunfluchtvarianten zunichte gemacht werden. Da die letzteren ansteckender sind, werden sie schnell dominieren. Infolgedessen wird der virale Infektionsdruck noch schneller und stärker ansteigen, wodurch immer jüngere Altersgruppen anfälliger für Covid-19-Erkrankungen werden. Mit steigender Durchimpfungsrate werden jedoch immer mehr jüngere Altersgruppen gegen schwere Krankheiten geschützt sein und damit den Immundruck auf die virale Infektiosität weiter erhöhen. Dies wird zu einer Selektion von Mutationen führen, die zunehmend zu Regionen innerhalb des S-Proteins konvergieren, die in der Lage sind, Impf-Antikörpern zu widerstehen. Gleichzeitig werden steigende Impfraten den Nährboden für Sars-CoV-2-Varianten, die solche Mutationen aufweisen, erweitern und damit deren Anpassung fördern. Diese Entwicklung wird letztendlich zu einer dominanten Ausbreitung von impfstoffresistenten Varianten führen. Es versteht sich von selbst, dass für die Geimpften ein hohes Risiko besteht, an einer schweren Covid-19-Krankheit zu erkranken. Die verstärkte Verbreitung infektiöserer Varianten schwächt die Wirkung der öffentlichen Gesundheits- und Sozialmaßnahmen, während die Dominanz impfstoffresistenter Varianten diese Maßnahmen wieder wirksamer machen wird, da die Virusübertragung nun in erster Linie durch Geimpfte erfolgt, die an Covid-19 erkranken.
Frage 02: In mehreren Ländern ist die Zahl der Fälle rückläufig. Die Impfraten steigen, und geimpfte Personen sind weniger anfällig für die Verbreitung des Virus. Besorgniserregend ist also nur die Ausbreitung der infektiöseren Varianten, insbesondere der indischen Variante (B.1.6.1.7.2.). Ist es von entscheidender Bedeutung, dass der Grad der Infektiosität so schnell wie möglich bestimmt wird, da die Kontrolle der Pandemie nun davon abhängt, wer schneller ist, das Virus oder der Impfstoff?
Die Schlussfolgerung ist hoffnungslos falsch. Erstens wird ein Rückgang der Fälle nur die Vermehrung von infektiöseren Varianten des Immunsystems bei asymptomatisch infizierten Personen fördern.
Es ist richtig, dass die Impfung die Ausscheidung von Viren bei gefährdeten Personen, die sich infizieren, verringert und somit den viralen Infektionsdruck senkt. Dies wird zu einem Rückgang der Morbiditätsrate führen, allerdings nicht nur in dieser Gruppe, sondern auch bei einer beträchtlichen Anzahl von zuvor asymptomatisch infizierten Personen. Das bedeutet, dass das Reservoir der asymptomatischen Übertragung im Vergleich zu einer natürlichen Pandemie immer größer wird. Im letzteren Fall hätte sich ein erheblicher Teil dieser Personen bei einer erneuten Exposition aufgrund des relativ hohen Infektionsdrucks mit der Krankheit angesteckt. Die Massenimpfung führt also dazu, dass das Virus immer häufiger auf einen suboptimalen S-gerichteten Immundruck trifft, den es nicht mehr durchbrechen kann. Mit dem Fortschreiten der Massenimpfung werden immer mehr Personen ein gewisses Maß an Virusausscheidung vor dem Hintergrund eines suboptimalen Immundrucks ermöglichen, ohne jedoch den viralen Infektionsdruck weiter zu verringern (da immer weniger Geimpfte von Natur aus anfällig für Covid-19-Erkrankungen sind). Die Vergrößerung des Reservoirs asymptomatischer Überträger, die einen suboptimalen S-gerichteten Immundruck aufweisen, wird die Ausbildung infektiöserer Varianten der Immunflucht fördern. Je mehr geimpft wird, desto größer wird der Nährboden für diese Varianten. Infolgedessen werden sich diese Varianten schneller anpassen und ausbreiten. Dies wird noch deutlicher werden, wenn demnächst große Kohorten von immer jüngeren Altersgruppen in das Massenimpfprogramm aufgenommen werden. Die zuvor erwähnte Evolution und Dynamik erklärt bereits, warum die Debatte über den Grad der Infektiosität der indischen Variante nicht wirklich relevant ist: Jede “infektiösere” Variante, die – als Folge steigender Durchimpfungsraten – einem stärkeren S-gerichteten Immundruck ausgesetzt ist, wird ihre Infektiosität rasch erhöhen, unabhängig von ihrem Niveau zu einem bestimmten Zeitpunkt. Es wird nicht aufhören, seine Infektiosität zu steigern, bevor es sich so weit entwickelt hat, dass es den Impfantikörpern (mit zunehmender Affinität) widersteht.
Die Entwicklung der oben beschriebenen Dynamik sollte vielmehr durch die Messung der Virusausscheidung und die Charakterisierung des Virus (z. B. durch Sequenzierung) bei gesunden Menschen überwacht werden, unabhängig davon, ob sie geimpft wurden oder nicht. Je mehr die Impfraten steigen, desto wichtiger wird die Überwachung der Virusübertragung und -entwicklung bei den Geimpften. Leider sind es genau diese Art von Daten, die nun zunehmend fehlen.
Frage 03: Da die Sars-CoV-2-Varianten einen hohen Grad an Sequenzhomologie mit dem ursprünglichen Wuhan-Stamm aufweisen, gibt es in der Tat keinen Grund zu der Annahme, dass eine Massenimpfung (unter Verwendung des S-Proteins des Wildstamms) die Selektion und Anpassung von Varianten, die dem Immunsystem entkommen, ermöglichen könnte? (nach der Theorie von M. Yeadon)
Dies ist falsch, da nur sehr wenige Mutationen im Spike (S)-Protein ausreichen, um Sars-CoV-2 in die Lage zu versetzen, dem suboptimalen S-gesteuerten Immundruck zu entkommen. S-gerichteter Immundruck wird von Geimpften ausgeübt, die noch keine vollwertige Immunantwort entwickelt haben, oder von zuvor asymptomatisch infizierten Personen, deren Infektion nicht zu einem Priming der B-Gedächtniszellen geführt hat. Da die ersten Massenimpfkampagnen auf gefährdete Personen abzielen (z. B. ältere Menschen, Personen mit Grunderkrankungen oder Immunschwäche oder mit hohem Risiko einer Virusexposition), wird es zunehmend zu einer Virusübertragung zwischen Geimpften und nicht geimpften, asymptomatisch infizierten Personen kommen. Ein suboptimaler S-gerichteter Immundruck verschafft spontan auftretenden Varianten, deren S-Protein eine oder mehrere Mutationen trägt, die eine stärkere Bindung an die rezeptorbindende Domäne (RBD) anfälliger Epithelzellen ermöglichen, einen Wettbewerbsvorteil. Eine stärkere Bindung von S an die rezeptorbindende Domäne (RBD) führt zu einer höheren viralen Infektiosität. Folglich werden, wenn das Virus regelmäßig einem suboptimalen S-gerichteten Immundruck ausgesetzt ist, wie es typischerweise der Fall ist, wenn Menschen in der Hitze einer Pandemie massenhaft geimpft werden, Immunfluchtvarianten mit erhöhter Infektiosität ausgewählt und vermehren sich effektiver. Obwohl viele Epitope, insbesondere auch T-Zell-Epitope, konserviert sind und vom Sars-CoV-2-Wildtyp und seinen Varianten gemeinsam genutzt werden, tragen Immunreaktionen gegen diese Epitope nicht dazu bei, eine frühe Virusinfektion und -vermehrung zu verhindern. Sie greifen in einem späteren Stadium der Infektion ein, da sie diese Epitope benötigen, um zunächst zytolytische Gedächtnis-T-Zellen abzurufen, die zuvor durch eine Impfung vorbereitet worden sind. Darüber hinaus gibt es keine Hinweise darauf, dass einer der derzeitigen Impfstoffe eine zytolytische T-Zell-Reaktion auf einem genetisch diversifizierten MHC-Klasse-I-Hintergrund auslöst. Selbst wenn sich die Theorie von M. Yeadon auf natürliche Infektionen beziehen würde, wären zytolytische T-Zellen mit MHC-Klasse-I-Beschränkung erst in einem späteren Stadium der Infektion in der Lage, die Virusinfektion zu kontrollieren (d. h. virusinfizierte Zielzellen abzutöten), da es Zeit braucht, diese T-Zellen zu aktivieren. In keinem dieser Fälle sind also zytolytische T-Zellen in der Lage zu verhindern, dass S-gerichtete Immunfluchtvarianten selektiert werden und unter den oben beschriebenen Bedingungen einen Wettbewerbsvorteil genießen. Diese Zellen spielen jedoch eine wichtige Rolle bei der Kontrolle der Infektion bei Menschen, die an der Krankheit erkrankt sind, und tragen so zu deren Genesung bei. Da adaptive zellvermittelte Immunantworten erst auftreten, wenn die infizierte Person bereits in der Lage war, das Virus zu übertragen, hat der Selektionsdruck auf die T-Zell-basierte Immunität auch viel weniger Einfluss auf die Evolution des Virus.
Frage 04: Warum gilt das Mantra, dass “höhere Impfraten die Virusvermehrung und damit die Häufigkeit von Krankheiten und das Auftreten neuer Varianten drastisch reduzieren”, nicht für diese Pandemie?
Die Massenimpfung beginnt in der Regel bei älteren oder anderweitig gefährdeten Menschen. Dadurch wird die Infektionsrate in der Bevölkerung aufgrund der Induktion von Anti-S-Antikörpern, die diese Menschen vor Krankheiten schützen, gesenkt. In der Zwischenzeit sind nicht gefährdete Personen (z. B. Kinder und Jugendliche bei guter Gesundheit) durch angeborene Immunmechanismen (d. h. natürliche Antikörper und natürliche Killerzellen) geschützt und entwickeln nur kurzlebige Anti-S-Antikörper mit geringer Affinität (es gibt in der Tat keine Hinweise auf die Bildung von Gedächtnis-B-Zellen bei asymptomatisch infizierten Personen).
Während einer natürlichen Pandemie steigt der Infektionsdruck, der durch den gefährdeten Teil der Bevölkerung erzeugt wird, auf ein Niveau, das hoch genug ist, um eine Re-Exposition einer beträchtlichen Anzahl asymptomatisch infizierter Personen zu gewährleisten. Diese Personen werden nun anfällig für die Covid-19-Krankheit, da ihre natürlichen Antikörper durch suboptimale Anti-S-Antikörper unterdrückt werden (letztere sind nach etwa 8 Wochen nicht mehr nachweisbar). Jede Maßnahme, die geeignet ist, den Infektionsdruck in der Bevölkerung zu verringern, sei es durch Massenimpfung älterer Menschen und/oder durch strenge Maßnahmen zur Infektionsprävention, wird jedoch verhindern, dass Sars-CoV-2 die angeborene Immunabwehr von zuvor asymptomatisch infizierten Personen durchbricht (da eine erneute Exposition kurz nach der Primärinfektion immer unwahrscheinlicher wird); stattdessen wird eine beträchtliche Anzahl dieser Personen vor dem Hintergrund suboptimaler Anti-S-Antikörper erneut mit Sars-CoV-2 in Berührung kommen, ohne zu erkranken. Das heißt, dass die Massenimpfung es dem Virus letztendlich ermöglicht, sich an den suboptimalen S-gerichteten Immundruck anzupassen, der von zuvor asymptomatisch infizierten Menschen ausgeübt wird. Dieser auf breiter Front ausgeübte selektive Immundruck auf die Übertragbarkeit des Virus wird es ermöglichen, dass sich infektiösere Sars-CoV-2-Varianten durchsetzen. Je mehr Menschen sich impfen lassen, desto mehr junge und gesunde oder anderweitig nicht anfällige Menschen werden zu (potenziellen) asymptomatischen Trägern, so dass sich mehr infektiöse Varianten effektiver vermehren können. Wenn Massenimpfkampagnen auf jüngere Altersgruppen ausgedehnt werden, tragen immer mehr Personen, die bei einer natürlichen Infektion normalerweise nur für kurze Zeit Viren ausscheiden würden, zur Ausweitung dieses Nährbodens bei. Dies ist wahrscheinlich auf die Zeit zurückzuführen, die die Geimpften benötigen, um eine vollständige Immunreaktion auszulösen, sowie auf die mögliche Diskrepanz zwischen dem S-Protein des Impfstoffs und dem der zirkulierenden Variante. Da die Massenimpfungen zunehmend auch jüngere Menschen betreffen, wird deren Wirkung auf die Verringerung des Infektionsdrucks in der Bevölkerung abnehmen. Dies liegt daran, dass die Auswirkungen ihrer Impfung auf die Zahl der verhinderten Krankheitsfälle viel geringer sind. Stattdessen werden erhöhte Impfraten den S-gerichteten Immundruck insofern erhöhen, als er sich allmählich auf die rezeptorbindende Domäne (RBD) des Virus verlagert, was zu einer effizienteren Vermehrung und Ausbreitung von impfstoffresistenten Varianten der Immunflucht führt.
Schlussfolgerung: Da steigende Impfraten zu einem sich allmählich vergrößernden Reservoir asymptomatischer Virusausscheider führen, wird der Vorteil eines geringeren Krankheitsauftretens und damit einer geringeren Virusausscheidung bei geimpften älteren (oder anderweitig gefährdeten) Personen durch eine verstärkte Ausbreitung und Vermehrung infektiöserer Varianten in dem weniger gefährdeten Teil der Bevölkerung zunichte gemacht. Je höher die Durchimpfungsrate ist, desto mehr überwiegt der letztgenannte Effekt den Nutzen der durch den Impfstoff bewirkten Verringerung des Immundrucks, der von dem gefährdeten Teil der Bevölkerung ausgeübt wird. Die gleichzeitige Durchführung strenger Maßnahmen zur Infektionsprävention wird die durch den Impfstoff vermittelten Auswirkungen der geringeren Covid-19-Morbiditätsraten bei älteren (oder anderweitig gefährdeten) Menschen auf die Entwicklung des Virus bei jüngeren und gesunden Menschen lediglich verzögern, aber nicht verhindern. Je mehr jüngere und gesunde Altersgruppen in diese Massenimpfkampagnen einbezogen werden, desto schneller werden sich die überwiegend zirkulierenden Sars-CoV-2-Varianten zu infektiöseren und letztlich impfstoffresistenten Varianten entwickeln.
Frage 05: Wie erklären Sie sich, dass Massenimpfungen in Verbindung mit strengen Maßnahmen im Bereich der öffentlichen Gesundheit nicht ausreichen, um den Verlauf der aktuellen Covid-19-Pandemie einzudämmen?
Ich weiß, das klingt in der Tat sehr kontraintuitiv, da sowohl Maßnahmen zur Infektionsprävention als auch Massenimpfungen die Viruslast verringern!
Betrachten wir zunächst die Situation in Ländern, in denen die Infektionsraten derzeit relativ niedrig sind (z. B. Israel, Vereinigtes Königreich, Portugal usw.). Nach einer fulminanten Infektions- und Krankheitswelle ist der virale Infektionsdruck in diesen Ländern nun zu niedrig, als dass das Virus die angeborene Immunabwehr von zuvor asymptomatisch infizierten Menschen (derzeit das Hauptreservoir der Virusübertragung) durchbrechen könnte. Wie bereits erläutert, liegt dies an der geringen Wahrscheinlichkeit, dass diese Personen kurz nach ihrer früheren natürlichen Infektion erneut dem Virus ausgesetzt werden, d. h. während eines Zeitraums, in dem ihre natürlichen Antikörper durch S-spezifische Antikörper, die sie infolge der natürlichen Infektion erworben haben, stark unterdrückt werden. Allerdings üben S(pike)-spezifische Antikörper bei zuvor asymptomatisch infizierten Personen nach der Infektion einen suboptimalen Immundruck auf die virale Infektiosität aus (da letztere S-abhängig ist). Bei ausreichendem viralen Infektionsdruck und einer ausreichenden Anzahl von Probanden, die einem suboptimalen, S-gerichteten Immundruck ausgesetzt sind, werden virale Varianten, die dieser suboptimalen Immunantwort entgehen können, selektiert und darauf trainiert, sich effektiver zu vermehren. Dies wird die Ausbreitung von S-Antikörper-resistenten Virusvarianten fördern. Man könnte berechtigterweise argumentieren, dass strenge Maßnahmen zur Infektionsprävention vor dem Hintergrund eines niedrigen Infektionsdrucks die virale Infektiosität weiter auf ein Niveau senken könnten, das die Häufigkeit der Reexposition bei zuvor asymptomatisch infizierten Personen so gering macht, dass nur noch sporadische Krankheitsfälle auftreten und die Wahrscheinlichkeit, dass S-gerichtete Immunfluchtvarianten vorherrschend werden, erheblich sinkt. Dies würde natürlich voraussetzen, dass die gesamte Bevölkerung strenge Maßnahmen zur Infektionsprävention befolgt.
Die Kombination mit Massenimpfungen wird jedoch die Auswirkungen strenger Maßnahmen zur Infektionsprävention in Ländern umkehren, die Massenimpfkampagnen vor dem Hintergrund eines geringen Infektionsdrucks durchführen. Dies liegt daran, dass Massenimpfungen zu einer erheblichen Zunahme von Personen mit suboptimalen S-spezifischen Antikörpern führen (z. B. aufgrund eines noch nicht vollständig abgeschlossenen Impfschemas, einer unvollständigen Reifung der naszierenden Antikörper und/oder einer Exposition gegenüber dominanten, infektiöseren Varianten, die für den vorangegangenen Anstieg der Fälle verantwortlich waren und deren antigene Merkmale sich vom S-Protein des Impfstoffs unterscheiden). Folglich wird die weitere Verringerung des Infektionsdrucks durch strenge Maßnahmen zur Infektionsverhütung durch eine höhere Häufigkeit von Begegnungen zwischen dem Virus und Personen mit suboptimalem S-gesteuertem Immundruck ausgeglichen. Dies gilt insbesondere dann, wenn die Maßnahmen der öffentlichen Gesundheit für Geimpfte gelockert werden (z. B. Covid-Pässe/grüne Zertifikate usw.!), obwohl sie als asymptomatische Virusüberträger fungieren können. Das heißt, dass in Ländern mit derzeit niedrigen Infektionsraten strenge Maßnahmen zur Infektionsprävention zunehmend unwirksam werden, da die Durchimpfungsraten weiter steigen werden. Letztendlich wird die evolutionäre Dynamik dazu führen, dass sich Varianten durchsetzen, die auf natürliche Weise für Mutationen ausgewählt werden, die gegen S-spezifische Antikörper resistent sind. Je höher die Durchimpfungsrate ist, desto mehr wird die virale Resistenz auch die RBD-gerichteten Antikörper erfassen. Dies wird letztendlich zu einem dramatischen Wiederanstieg der Fälle führen. Da eine höhere Durchimpfungsrate auch eine höhere Durchimpfungsrate in jüngeren Altersgruppen bedeutet, wird die Virusresistenz nun auch zu mehr Fällen schwerer Erkrankungen in diesen Altersgruppen führen. Es ist unwahrscheinlich, dass neue Impfstoffe, die besser auf die S-gerichteten Mutationen in infektiöseren Varianten abgestimmt sind, das Problem der Immunflucht lösen werden, da sie aufgrund des “Antigensünden”-Effekts in erster Linie bereits vorbereitete S-spezifische B-Gedächtniszellen abrufen werden. Da dies zu einer schnellen, gegen das S-Protein des ursprünglichen Wildstammes gerichteten Antikörperreaktion führt, wird der Rückrufeffekt die Diskrepanz zwischen den Antikörpern des Impfstoffs und den zirkulierenden Varianten nur verstärken, deren S-Protein nun neue/zusätzliche Fluchtmutationen innerhalb der rezeptorbindenden Domäne (RBD) entwickelt hat.
Betrachten wir nun die Situation in Ländern, in denen der Verlauf der Covid-19-Pandemie durch einen ziemlich hohen bis sehr hohen Infektionsdruck gekennzeichnet ist (z. B. Amerika, die meisten europäischen Länder, Irak, Iran, Türkei, Brasilien, Indien, Kasachstan, Mongolei, …). Solange keine strengen Maßnahmen zur Infektionsprävention ( z. B. Lockdowns) ergriffen werden, sind die Chancen gering, dass man hochinfektiöse Varianten (die die Ursache für die hohe Infektionsrate in den meisten dieser Länder sind) daran hindert, sich in der Bevölkerung zu verbreiten. Massenimpfkampagnen, die vor dem Hintergrund hoher Infektionsraten durchgeführt werden, erhöhen die Wahrscheinlichkeit, dass zuvor asymptomatisch infizierte Personen kurz nach einer früheren natürlichen Infektion erneut mit dem Virus in Kontakt kommen (d. h. zu einem Zeitpunkt, zu dem ihre natürlichen, nicht-spezifischen CoV-Antikörper am stärksten unterdrückt sind), drastisch. Da ihre natürlichen Antikörper nun mit größerer Wahrscheinlichkeit von suboptimalen S-spezifischen Antikörpern für die Bindung an das Virus verdrängt werden, erhöht sich auch die Wahrscheinlichkeit, dass diese Personen für die Covid-19-Krankheit anfällig werden (da die infektiöseren Varianten nun mit größerer Wahrscheinlichkeit ihre natürliche Immunabwehr durchbrechen können). Eine erhöhte Krankheitsanfälligkeit wird wiederum die Ausbreitung der infektiöseren zirkulierenden Varianten weiter fördern. Auch hier gilt, dass steigende Durchimpfungsraten nur zu einer verminderten Wirksamkeit von Infektionspräventionsmaßnahmen führen und dazu führen, dass Morbiditäts- und Mortalitätsplateaus über einen längeren Zeitraum auf einem relativ hohen Niveau bleiben (d. h. höher als bei früheren Plateaus, die zwischen früheren Wellen beobachtet wurden). Auch hier gilt: Je mehr die Impfkampagnen jüngere Altersgruppen einbeziehen, desto höher wird der Anteil dieser Altersgruppen an den schweren Erkrankungen sein.
Schlussfolgerung: Länder, die Massenimpfkampagnen vor dem Hintergrund niedriger Infektiösitätsraten durchführen, werden aufgrund der natürlichen Selektion von S-Antikörper-resistenten Immunfluchtvarianten bei asymptomatisch infizierten Geimpften bald eine virale Resistenz gegen die aktuellen Impfstoffe feststellen, während Länder, die Massenimpfkampagnen vor dem Hintergrund eher hoher Infektiösitätsraten durchführen, aufgrund der weit verbreiteten Unterdrückung der angeborenen, CoV-unspezifischen Immunität in diesen (jüngeren!) Altersgruppen, mit einer erhöhten Anfälligkeit/Verletzbarkeit von zuvor asymptomatisch infizierten Altersgruppen konfrontiert sind. In beiden Fällen besteht eindeutig die Gefahr, dass Menschenleben auf dramatische Weise gefährdet werden und die Gesundheitssysteme zusammenbrechen.
Frage 06: Sie weisen darauf hin, dass die Wirkung der durch Impfung vermittelten Immunflucht bereits in einer Reihe von Ländern zu beobachten war/ist, obwohl die Durchimpfungsraten dort noch recht niedrig sind. Wie erklären Sie das?
Wie in meinen Videovorträgen erwähnt, haben einige Länder bereits ein bis zwei Monate nachdem sie die Durchführung ihrer Covid-19-Impfkampagne in Schwung gebracht hatten, ein Wiederauftreten der Fälle beobachtet. Mit Ausnahme einiger weniger Länder, die mit der Impfkampagne auf dem Höhepunkt einer großen Infektionswelle begonnen haben (z. B. Vereinigtes Königreich, Israel, Portugal usw.), haben viele Länder nach Beginn der Massenimpfkampagnen tatsächlich einen erheblichen Anstieg der Fallzahlen verzeichnet, und dies trotz fortgesetzter Maßnahmen zur Infektionsprävention. Auch wenn man argumentieren kann, dass eine Durchimpfungsrate von 5 bis 10 % nicht ausreicht, um die Zahl der Fälle oder die Morbiditäts- und Mortalitätsraten wesentlich zu senken, ist es schwer zu verstehen, warum die Erhöhung der Durchimpfungsrate in vielen Ländern mit einem Wiederanstieg der Fälle einherging, zumal die am meisten gefährdeten Gruppen zuerst geimpft wurden. Selbst in Ländern, in denen die Infektionsraten über einen längeren Zeitraum hinweg recht stabil waren (z. B. in Belgien), kam es etwa einen Monat, nachdem die Durchimpfungsrate ein Niveau von etwa 5 % erreicht hatte (einfache Dosis von 2-Dosen-Impfstoff), plötzlich zu einem erheblichen Anstieg der Fälle. Könnte dies also bereits auf eine verstärkte Ausbreitung infektiöserer Immunfluchtvarianten hinweisen?
Erstens lässt sich nicht leugnen, dass mehrere Länder während der Durchführung von Massenimpfkampagnen mit neu eingeführten infektiösen Varianten (z. B. die britische Variante) zu kämpfen hatten, die plötzlich entdeckt wurden und möglicherweise für einen sprunghaften Anstieg der Fallzahlen verantwortlich waren. Es scheint jedoch plausibel, dass ein suboptimaler S-gerichteter Immundruck bei Geimpften den infektiöseren Stämmen einen Wettbewerbsvorteil verschafft und somit ihre Dominanz und Verbreitung in der Population fördert. In dieser Hinsicht kann eine Massenimpfung die Verbreitung und damit die Übertragung neuer, infektiöserer Varianten verstärken, wodurch die Entwicklung einer neuen Infektionswelle beschleunigt und plötzlich ein erheblicher Anstieg der Morbiditäts- und Mortalitätsraten verursacht wird. Es ist jedoch wichtig, sich darüber im Klaren zu sein, dass selbst relativ niedrige Impfraten mit Impfstoffen, die die Übertragung nicht stoppen können, zu einer erhöhten Fitness und Dominanz von (spontan) entstehenden, infektiöseren Immunfluchtvarianten führen könnten. Während postuliert wurde, dass eine hohe Durchimpfungsrate (bis zu 70-80 %) erforderlich ist, um eine (adaptive!) Herdenimmunität gegen Covid-19 zu erzeugen, gibt es keinen Schwellenwert für die Durchimpfungsrate, der das “Training” von infektiöseren Immunfluchtvarianten fördert. Warum? Massenimpfkampagnen zielen in erster Linie auf ältere und gefährdete Menschen ab, so dass bereits bei einer geringen Durchimpfungsrate ein beträchtlicher Prozentsatz der gefährdeten Personen zu potenziellen asymptomatischen Trägern wird. Da asymptomatisch infizierte Menschen einen Nährboden für infektiösere Immunfluchtvarianten bieten, um ihre Fitness zu steigern (da sie in dieser Population häufig einem suboptimalen S-gerichteten Immundruck ausgesetzt sind), trägt jede einzelne Impfung zur Stärkung dieses Nährbodens bei. Wichtig ist auch die Erkenntnis, dass – solange Impfstoffe vor Krankheiten schützen – die Impfung von gefährdeten Personen diese nicht nur zu potenziellen Zielen für asymptomatische Infektionen macht, sondern gleichzeitig die Zahl der Personen mit einem Immunstatus reduziert, den das Virus leicht (d. h. ohne Immundruck) durchbrechen kann. Das heißt, dass die Auswirkungen einer Erhöhung der Durchimpfungsrate viel dramatischer sind, was die Anpassung ausgewählter, infektiöserer Sars-CoV-2-Varianten betrifft, als ihr Beitrag zum Erreichen der mutmaßlichen Schwelle für die (adaptive) Herdenimmunität. Da eine verstärkte Zirkulation von Immunfluchtvarianten nur den Schwellenwert anhebt, der für die Durchimpfungsraten erforderlich ist, um eine (adaptive) Herdenimmunität zu erreichen, kann man davon ausgehen, dass die Durchimpfungsraten, die durch Massenimpfkampagnen mit den derzeitigen Impfstoffen erreicht werden, niemals hoch genug sein werden, um in der Bevölkerung eine Herdenimmunität zu erreichen.
Frage 07: Die Zahl der Covid-19-Fälle in Indien explodiert derzeit. Dies kann nicht auf die Wirkung von Massenimpfungen zurückzuführen sein, da die Gesamtimpfungsrate in Indien immer noch relativ niedrig ist, oder?
Das ist wahr. Es ist wichtig zu verstehen, dass es neben Massenimpfkampagnen (unter Verwendung aktueller Impfstoffe inmitten einer Pandemie) noch andere Interventionen oder Einflüsse gibt, die während einer Covid-19-Pandemie zu einer viralen Immunflucht führen können!
Jede Situation, die dazu neigt, einen suboptimalen S-gerichteten Immundruck in einem wesentlichen Teil der Population zu erzeugen, wird wahrscheinlich die Selektion und Anpassung von Varianten fördern, die durch eine oder mehrere Mutationen gekennzeichnet sind, die eine höhere virale Infektiosität ermöglichen. Da geimpfte Personen häufig einem suboptimalen S-gerichteten Immundruck ausgesetzt sind, werden sie eine wichtige Zielpopulation für weitere infektiöse Varianten darstellen, die letztendlich gegen S-gerichtete und damit gegen Impf-Antikörper resistent werden können. Aber auch nicht geimpfte, asymptomatisch infizierte Personen sind häufig einem suboptimalen S-gerichteten Immundruck ausgesetzt und können daher als Nährboden für infektiösere und letztlich Anti-S-Antiköprper-resistente Varianten dienen. In Gebieten, in denen die Wohn- und Hygienebedingungen guten Gesundheitsstandards entsprechen, kann die Umsetzung strenger Maßnahmen zur Infektionsprävention (einschließlich der Isolierung von Covid-19-Patienten) den viralen Infektionsdruck drastisch verringern. Wenn die gegenseitigen Kontakte jedoch häufig genug sind, können asymptomatisch infizierte Personen immer noch als Quelle für eine kontinuierliche Virusübertragung dienen. In dieser Population findet die Virusreplikation und -übertragung vor dem Hintergrund eines suboptimalen S-gerichteten Immundrucks statt. Aufgrund der relativ niedrigen Infektionsrate in der Bevölkerung (Maßnahmen zur Infektionsverhütung!) reicht die Unterdrückung natürlicher, unspezifischer CoV-Antikörper (AK) in der Regel nicht aus, um bei diesen Personen eine schwere Erkrankung auszulösen, sondern fördert wahrscheinlich die Selektion und Anpassung infektiöserer Varianten. Strenge Maßnahmen zur Infektionsvorbeugung können also die Verbreitung infektiöserer Sars-CoV-2-Varianten fördern. Es ist anzunehmen, dass die Verhinderung des Kontakts zwischen der jüngeren und der älteren Generation die Fitness und damit die Dominanz der infektiöseren Varianten beschleunigt.
Im Gegensatz dazu kann sich das Virus in Gebieten mit schlechten Wohn- und Hygienebedingungen (z. B. in Favelas [z. B. in Manaus, Brasilien] oder Slums [in Mumbai, Indien]) recht leicht ausbreiten und schnell einen großen Teil der dort lebenden Bevölkerung infizieren. Dies erhöht die Wahrscheinlichkeit erheblich, dass ein erheblicher Prozentsatz der Bevölkerung asymptomatisch infiziert wird und dass ein signifikanter Anteil der zuvor asymptomatisch infizierten Personen kurz nach ihrer früheren Exposition erneut mit dem Virus infiziert wird, d. h. zu einem Zeitpunkt, zu dem ihre suboptimalen S-gerichteten Antikörper noch recht hoch sind. Falls solche zuvor asymptomatisch infizierten Personen noch über einen ausreichend hohen Spiegel an angeborenen, nicht-spezifischen CoV-Antikörpern verfügen, um nicht an der Krankheit zu erkranken, werden ihre S-gerichteten Antikörper einen starken Immundruck auf das virale Spike-Protein ausüben. Dies wird wahrscheinlich die Selektion und Anpassung von noch infektiöseren Varianten fördern, da Mutationen (z. B. in der RBD-Domäne) selektiert werden können, die verhindern, dass S-gerichtete Antikörper die ACE-2-Rezeptoren bei der Bindung an Sars-CoV-2 verdrängen, was zu einer Resistenz des Virus gegen Anti-S-Antikörper führt. Das Fehlen von Maßnahmen zur Infektionsvorbeugung würde also die Evolution des Virus hin zu Varianten dramatisch fördern, die ein so hohes Maß an Infektiosität aufweisen, dass sie die Bindung von gegen S gerichteten Antikörpern vollständig überwinden können, insbesondere wenn letztere keine hohe Affinität aufweisen. Es ist davon auszugehen, dass je niedriger das Durchschnittsalter der Bevölkerung ist, desto schneller werden resistente Varianten fit genug sein, um andere, weniger infektiöse Virusvarianten zu dominieren.
In beiden oben beschriebenen Fällen kann es zu einer selektiven Immunflucht kommen, wenn keine Massenimpfkampagnen durchgeführt werden (und die Impfstoffe die Übertragung nicht verhindern können). Da Massenimpfungen jedoch dazu beitragen, in weiten Teilen der Bevölkerung einen suboptimalen S-gerichteten Immundruck zu erzeugen, kann kein Zweifel daran bestehen, dass diese Kampagnen letztlich riesige Krankheitswellen auslösen werden, vergleichbar mit der derzeit in Indien laufenden. Da die derzeitigen Impfstoffe in erster Linie auf die RBD innerhalb des Spike-Proteins abzielen, wird der ausgeübte Immundruck letztlich zur Selektion und Anpassung von Virusvarianten führen, die noch infektiöser sind, da es ihnen letztlich gelingen wird, die Bindung des Impfstoffantiköpers an die RBD von S zu überwinden.
Man kann sich nicht vorstellen, wie eine Massenimpfung vor dem Hintergrund zirkulierender Doppel- oder Dreifachmutanten nicht zu einer noch dramatischeren Morbiditäts- und Mortalitätswelle in Indien führen soll.
Frage 08: In Ländern, in denen die meisten älteren Menschen inzwischen geimpft sind, werden zunehmend Covid-19-Schübe bei jüngeren Menschen beobachtet. Es ist daher sinnvoll, unsere Kinder so früh wie möglich zu impfen, oder?
Diese Schlussfolgerung ist völlig falsch! Ich habe mehrfach erklärt (siehe mehrere Beiträge auf meiner Internetseite), dass die erhöhte Anfälligkeit von Jugendlichen (die während der vorangegangenen Welle(n) geschützt waren!) aus dem kombinierten Effekt von erhöhten Infektionsraten (z.B., als Ergebnis einer bedeutenden Virusausscheidung durch Personen, die sich in früheren Wellen angesteckt haben, und – in jüngerer Zeit – auch aufgrund der Verbreitung infektiöserer Varianten!) und der Unterdrückung variantenunspezifischer, natürlicher Antikörper bei diesen zuvor asymptomatisch infizierten Jugendlichen (da suboptimale Anti-S-Antikörper nach der Infektion die natürlichen, CoV-unspezifischen natürlichen Antikörper verdrängen). Um eine Unterdrückung dieser natürlichen Antikörper zu vermeiden, während sie gleichzeitig einem höheren Infektionsdruck ausgesetzt sind (weil mehr infektiöse Varianten im Umlauf sind), ist es für Jugendliche jetzt entscheidend, für S-spezifische Antikörper seronegativ zu werden oder zu bleiben. Dadurch können ihre natürlichen CoV-unspezifischen Abwehrkräfte mit jeder Sars-CoV-2-Variante und sogar mit anderen Coronaviren (CoV) fertig werden. Da ein ausreichend zuverlässiger serologischer Selbsttest derzeit nicht im Handel erhältlich ist, ist es für junge Menschen, aber auch für ältere Menschen (z. B. < 65 Jahre), die bei guter Gesundheit sind, von größter Bedeutung, eine erneute Exposition gegenüber dem Virus zu vermeiden. Dies liegt daran, dass sie aufgrund einer früheren Exposition möglicherweise noch (suboptimale) S-spezifische Antikörper haben. Bei einer erneuten Infektion könnte die Konzentration dieser Antikörper immer noch hoch genug sein, um die angeborene Immunität ausreichend zu unterdrücken und eine (schwere) Krankheit zu verursachen. Da es sehr wahrscheinlich ist, dass die Wirksamkeit des Impfstoffs mit der Weiterentwicklung der viralen Varianten abnimmt (was mit Sicherheit der Fall sein wird), besteht ein hohes Risiko, dass die Geimpften nicht mehr durch ihre S-spezifischen Antikörper geschützt sind, während letztere immer noch in der Lage sein werden, an das Spike-Protein zu binden und damit ihre natürlichen Antikörper (zumindest in erheblichem Maße) zu verdrängen. Dies wäre besonders schädlich für Kinder und Jugendliche in gutem Gesundheitszustand, da sie hohe(re) Werte dieser natürlichen Antikörper besitzen, die sie gegen alle Sars-CoV-2-Varianten schützen.
Frage 09: Ist es nicht so, dass Impfstoffe wirken, wie wir jetzt in mehreren Ländern, die ihre Massenimpfkampagnen verstärken, an rückläufigen Infektions- und Krankheitswellen sehen?
Wie ich bereits in mehreren meiner auf der Internetseite veröffentlichten Vorträgen erläutert habe, sind diese Rückgänge nicht als Folge der Impfkampagnen zu betrachten. Im Vereinigten Königreich und in Israel kann der starke Rückgang der Fälle eindeutig nicht auf eine Massenimpfung zurückzuführen sein, da ein spektakulärer Rückgang der Fälle bereits wenige Wochen nach der Impfung und zu einem Zeitpunkt beobachtet wurde, als die Impfraten noch sehr niedrig waren (im Vereinigten Königreich hatten z. B. zwischen 2 und 10 % in dem Zeitraum, in dem ein starker Rückgang der Fälle beobachtet wurde, nur eine einzige Dosis erhalten). Unabhängig von der prozentualen Durchimpfungsrate folgt auf einen steilen und beträchtlichen Anstieg der Fälle immer ein recht beeindruckender Rückgang bis zu einem Plateau, das auf einem höheren Niveau liegt als das nach der vorangegangenen Welle beobachtete (siehe z. B. die Entwicklung der Kurven in der Ukraine, Ungarn, Uruguay und bald auch in Indien). Wie bereits erläutert, ist der recht beeindruckende Rückgang der Infektionsraten in diesen Ländern darauf zurückzuführen, dass die Menschen, die die Krankheit entwickelt und überlebt haben, zunehmend durch S-spezifische Antikörper geschützt sind, während diejenigen, die nicht erkrankt sind, immer noch über funktionelle natürliche Antikörper verfügen, die zahlreich genug sind, um der Krankheit zu widerstehen. Aufgrund ihres hohen Niveaus an erworbener oder angeborener Immunität sind diese Gruppen in der Lage, die Virusreplikation gut genug zu kontrollieren, um die Virusausscheidung und damit die Virusausbreitung und Infektiösität in der Bevölkerung erheblich zu reduzieren. Nur weil die Impfkampagnen in Ländern wie Israel und dem Vereinigten Königreich mit einem Infektionshöhepunkt zusammenfielen, wird der anschließende Rückgang der Zahl der Fälle fälschlicherweise (von einigen) als direkte Folge der Impfung interpretiert.
Frage 10: Beweist die Wuhan-Studie, dass asymptomatisch infizierte Personen keine Quelle der Virusübertragung sind?
Die Wuhan-Studie wird häufig als Beleg für eine fehlende Virusausscheidung bei asymptomatisch infizierten Personen interpretiert. Dabei ist jedoch zu bedenken, dass diese Studie nicht darauf abzielte, die Wahrscheinlichkeit einer Virusübertragung durch asymptomatische Fälle nachzuweisen, sondern vielmehr das Risiko von Covid-19-Fällen in Wuhan nach dem Lockdown zu bewerten. Darüber hinaus sollten Studien, die auf die Untersuchung der infektiösen Ausscheidung und Übertragung abzielen, die Ausscheidung lebensfähiger Viren untersuchen, wie sie durch virale Infektiösitätstests getestet werden, und nicht durch das Vorkommen in positiven Nukleinsäuretests. Darüber hinaus handelt es sich bei der aktuellen Veröffentlichung um eine Querschnittsstudie und gibt daher keine Auskunft über die zeitliche Abfolge der Infektionsketten. Folglich gibt es keine Anhaltspunkte dafür, dass diese asymptomatischen positiven Fälle sich vor ihren engen Kontakten infiziert haben. Tatsächlich könnten die 1174 engen Kontakte diejenigen gewesen sein, die zuerst infiziert wurden, aber das Virus bereits eliminiert hatten und im RT-PCR-Test negativ waren, als die Screening-Studie 300 asymptomatische positive Fälle identifizierte, die durch den besagten RT-PCR-Test bestätigt wurden. Angesichts der kurzen Dauer der Virusausscheidung bei asymptomatisch infizierten Personen wäre es nicht ungewöhnlich, dass Personen in einem Nukleinsäure-Screeningtest zu einem Querschnittszeitpunkt negativ getestet werden, zu dem einige der Personen, auf die sie das Virus übertragen haben, noch PCR-positiv und möglicherweise auch seropositiv sind (wie es bei 63,3 % der asymptomatisch positiven Fälle der Fall war).
Folglich lässt diese Studie nicht den Schluss zu, dass es unwahrscheinlich ist, dass asymptomatische positive Fälle infektiös sind und als Quelle für die Übertragung auf enge Kontakte dienen. Obwohl asymptomatische Infizierte im Vergleich zu symptomatischen Personen in der Regel eine geringe Viruslast und eine kurze Dauer der Virusausscheidung aufweisen, können sie durchaus als Virusausscheider dienen, nicht zuletzt, weil sie asymptomatisch sind (siehe u. a. Suportive references (unterstützende Literaturhinweise): Thema 2 ). Ausgehend von den obigen Überlegungen erscheint es logisch, dass die Häufigkeit der asymptomatischen positiven Fälle in dieser Studie mit der Prävalenz der zuvor infizierten bestätigten Fälle korreliert. Das heißt, je höher der Infektionsdruck ist, desto größer ist die Wahrscheinlichkeit, dass positive Fälle einer asymptomatischen Infektion auch noch bis zu einem späteren Zeitpunkt nach dem Lockdown nachgewiesen werden können.
Frage 11: Wenn antigenspezifische Antikörper natürliche Antikörper unterdrücken, sollten dann nicht auch andere Impfstoffe als Covid-19-Impfstoffe diese unterdrücken?
Nein, damit ein Impfstoff die Interaktion natürlicher Antikörper mit SARS-CoV-2 (einschließlich aller seiner Varianten) unterdrücken kann, sollte er Antikörper induzieren, die an SARS-CoV-2 binden. Es stimmt, dass jeder Impfstoff, der zur Bildung von Antikörpern führt, die in der Lage sind, sich an SARS-CoV-2 zu binden, die Rolle eines Unterdrückers des angeborenen Immunsystems übernehmen könnte. Daher könnten selbst Antikörper, die spezifisch gegen ein bestimmtes, eine Erkältung verursachendes Coronavirus gerichtet sind, zur Unterdrückung von CoV-unspezifischen natürlichen Antikörpern führen, da sie auch in der Lage sein könnten, andere Coronaviren wie SARS-CoV-2 und alle seine Varianten zu binden (aber nicht zu neutralisieren!). Allerdings konkurrieren durch Impfstoffe induzierte Antikörper, die nicht gegen ein bestimmtes Coronavirus gerichtet sind, nicht mit CoV-unspezifischen natürlichen Antikörpern um die Bindung an SARS-CoV-2.
Frage 12: Könnten mehr infektiöse Varianten eine schwerere Krankheit verursachen?
Dies ist richtig, aber nicht als direkte Auswirkung veränderter intrinsischer Eigenschaften des Virus zu betrachten: Wenn eine infektiösere Variante zum vorherrschenden zirkulierenden Stamm wird, steigt der Grad der viralen Infektiösität in der Population. Infolgedessen steigt die Wahrscheinlichkeit, dass eine zuvor asymptomatisch infizierte Person dem Virus zu einem Zeitpunkt erneut ausgesetzt wird, zu dem der Grad der Unterdrückung ihrer natürlichen, nicht-spezifischen CoV-Abs durch suboptimale (und daher nicht neutralisierende) Anti-S-Antiköper noch erheblich ist. Je nach Grad der Unterdrückung ihrer natürlichen Antiköprer können einige dieser Personen (meist jüngere Altersgruppen) sehr anfällig für die Covid-19-Krankheit werden. Folglich ist die Wahrscheinlichkeit, dass sie eine schwere Krankheit entwickeln, keine direkte Folge der erhöhten Infektiosität der viralen Varianten, sondern resultiert aus der Unterdrückung des angeborenen Immunsystems, die bei einer Reihe von Personen infolge der verstärkten viralen Ausbreitung, die durch die vorherrschende Verbreitung dieser infektiöseren Varianten verursacht wird, wahrscheinlicher wird.
Es wurde jedoch bereits berichtet, dass infektiösere Varianten mit zusätzlichen Mutationen ausgestattet sein können (d. h. mit anderen als denjenigen, die für eine erhöhte Infektiösität verantwortlich sind). Einige dieser Mutationen befinden sich in Gensequenzen, die für andere Proteine als das S-Protein kodieren, und es wird vermutet, dass sie für ein höheres Niveau der viralen Replikation verantwortlich sind und dadurch möglicherweise eine höhere Virulenz verursachen.
Daraus folgt, dass eine höhere Infektiösität nicht per se mit einer höheren Virulenz des Virus verbunden ist.
Frage 13: Wie ist es zu erklären, dass in Israel die massive Impfung die Pandemie fast gestoppt zu haben scheint und dass keine dramatischen Auswirkungen bei den geimpften Menschen zu beobachten sind?
Es ist nur eine Frage von Wochen, bis es in Israel zu einem Anstieg kommt, weil das Virus bei den Geimpften gegen die Antikörper des Impfstoffs resistent ist. Ich gehe davon aus, dass dieser Anstieg noch vor dem Sommer stattfinden wird.
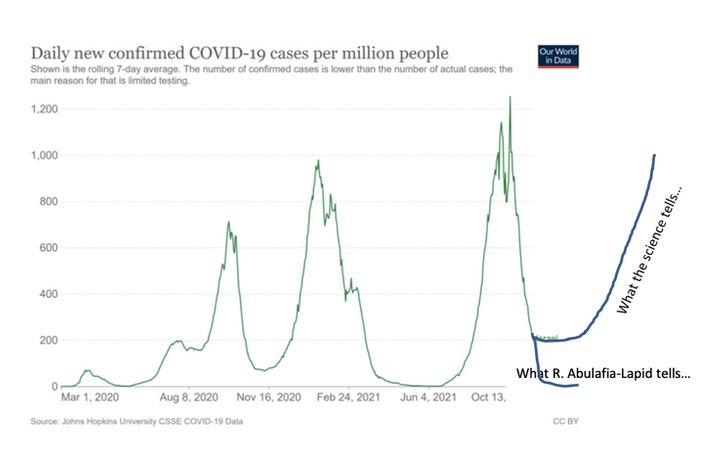
Anm. Übers.: Dr. Vanden Bossche hatte recht, wie die folgenden Grafik aus seinem Artikel What happens if Israel fails the stress test? (dt.: Was passiert wenn Israel den Stresstest nicht besteht), vom 17.10.2021. Wie man sieht war die Welle NACH der Impfkampagne die bisher schlimmste überhaupt.
Zur Ergänzung dieser Grafik und der obigen Antwort von Dr. Vanden Bossche hier eine Übersetzung der Untertitel eines Ausschnitts einer die Dramatik der Entwicklung veranschaulichenden Rede von Israels Ministerpäsidenten Naftali Bennett die ich aus https://thehighwire.com/videos/are-we-starting-to-see-a-d-e/ vom 30.08.2021, ab Min 30 entnommen habe.
Ein sehr wichtiger Punkt, den die Öffentlichkeit verstehen muss, und ich denke, dass die meisten Menschen sich dessen noch nicht bewusst sind:
Die am meisten gefährdete Bevölkerungsgruppe sind derzeit paradoxerweise diejenigen, die zwei Impfdosen erhalten haben, aber nicht die dritte Dosis. Und warum?
Weil sie in dem Glauben herumlaufen, dass sie geschützt sind, weil sie beide Dosen erhalten haben. Sie verstehen nicht, dass der zweite Impfstoff gegen das “Delta” verblasst ist – und sie müssen sich schnell mit der dritten Impfdosis impfen lassen.
Deshalb muss jeder von uns, auch die Knessetabgeordneten Gila Kariv und Itamar Ben-Gvir, die beide jung sind –
gibt es viele junge (geimpfte) Menschen, die schwer erkrankt sind, einschließlich Krankenhausaufenthalten.
Ende der Anm. d. Übers.
Frage 14: Wie soll sich die breite Öffentlichkeit ein Urteil bilden können, wenn es keine offene wissenschaftliche Debatte gibt?
Die Wahrheit über all dies wird bald ans Licht kommen. Wie ich jedoch bereits mehrfach betont habe, geht es nicht darum, dass die Experten falsch oder richtig liegen, sondern darum, den Menschen, denen der derzeitige Impfstoff empfohlen wird, die Wissenschaft hinter einem äußerst komplexen Phänomen zugänglich zu machen. Da es keine öffentliche Debatte darüber gibt und die Befürworter von Massenimpfungen sich weigern, grundlegende Fragen über die zugrunde liegende Populationsdynamik der Infektion und den Einfluss massiver menschlicher Eingriffe darauf zu thematisieren, sind die Chancen für die breite Öffentlichkeit gering, sich ein fundiertes Urteil bilden zu können. Ich empfinde dies einfach als eine moralische Verpflichtung, aber ich bin gewiss nicht naiv, weil ich nicht glaube, dass die Bemühungen von mir und anderen ausreichen werden, um diesen Unsinn zu stoppen, bevor die Wahrheit für alle offensichtlich wird… Bis dahin kann alles viel zu spät kommen.
Frage 15: Welche Erwartungen haben Sie angesichts dessen, was Sie in Israel und den USA auf der einen Seite und in Indien, der Ukraine und anderen Ländern auf der anderen Seite sehen?
Alle diese Populationen werden letztendlich eine Resistenz gegen den Impfstoff entwickeln. In einigen Ländern wie dem Vereinigten Königreich und Israel werden derzeit resistente Stämme bei asymptomatischen Menschen gezüchtet (also zunehmend bei Geimpften, da die Durchimpfungsraten in diesen Ländern bereits recht hoch sind), und das bei einem Hintergrund geringer Infektiosität (geringere Zahl von Neuinfektionen). Ich sage dies, weil der geringe Infektionsdruck in der Bevölkerung die Anpassung von Varianten mit erhöhter Infektiosität fördern wird. Damit das Virus jedoch bei geimpften Personen eine sehr viel höhere Ansteckungsfähigkeit erlangen kann, muss es den Druck der durch die Impfung erzeugten Antikörpern vollständig überwinden. Da die Ausbreitung des Virus aufgrund der hohen Durchimpfungsraten drastisch zurückgegangen ist, ist dies nun eine unabdingbare Voraussetzung für eine ausreichende Fortpflanzung des Virus geworden.
In Ländern, in denen die Infektiosität noch recht hoch ist (z. B. in den USA), wird das Virus höchstwahrscheinlich über eine oder mehrere Zwischenstufen erhöhter Infektiösität eine Resistenz entwickeln, bevor eine vollständige Resistenz gegen den Impfstoff auftritt. Das heißt, dass ich zunächst erwarte, dass eine oder mehrere noch infektiösere Variante(n) auftauchen und sich anpassen und mehr oder weniger bedeutende Infektions- und Krankheitswellen verursachen. Je steiler und bedeutender diese Wellen sind, desto eindrucksvoller ist ihr Rückgang und desto niedriger ist das Plateau, das sie erreichen (z. B. die Ukraine, Ungarn, Uruguay, Indien im Vergleich zu den USA, Frankreich, Chile, Brasilien usw.).
Frage 16: Was passiert in Indien? Warum ist die Pandemie dort so aggressiv, obwohl sie nicht geimpft wurden – nach Ihrer Erklärung hätte das natürliche Immunsystem das Virus und seine Mutanten aufgrund seines unspezifischen Charakters also bekämpfen können?
Ich gehe davon aus, dass sich das Virus unter asymptomatisch infizierten Menschen massiv ausgebreitet hat. Ich bin ziemlich sicher, dass die große Mehrheit dieser asymptomatischen Infektionen unbemerkt blieb. Asymptomatische Infektionen begünstigen die Ausbreitung infektiöserer Sars-CoV-2-Varianten (siehe meinen diesbezüglichen Vortrag auf der Internetseite) aufgrund der immer häufigeren Reexposition zuvor infizierter Personen, die aufgrund suboptimaler S-spezifischer Antikörper eine Unterdrückung ihrer natürlichen Antikörper erfahren. Je verbreiteter der Immundruck ist, desto wahrscheinlicher ist es, dass die Selektion von Varianten, die dem Immunsystem entkommen, ihre erhöhte Infektiosität fördert. Der effektivste Weg für das Virus, sich in Gegenwart eines weit verbreiteten Immundrucks auf das Spike-Protein (S) zu vermehren, ist die Überwindung der Wirkung von Antikörpern gegen das S-Protein. Das heißt, dass ein weit verbreiteter Immundruck auf das S-Protein wahrscheinlich die Selektion von Virusvarianten vorantreibt, die eine Bindung des ACE-2-Rezeptors an das Virus in einem Ausmaß ermöglichen, das die Bindung von S-spezifischen Antikörpern an das Virus vollständig verdrängt. Wenn dies der Fall ist, ist das Virus per Definition resistent gegen S-spezifische Antikörper. In einer extremen Situation mit reichlich asymptomatischer Übertragung, wie sie vermutlich in Indien vor der vollständigen Durchführung von Massenimpfkampagnen auftrat, könnte es im Verlauf einer natürlichen Pandemie tatsächlich zu einer Resistenz gegen S-spezifische Antikörper kommen. Es besteht jedoch kein Zweifel, dass die laufenden Massenimpfkampagnen den S-Antikörper-resistenten Varianten einen Wettbewerbsvorteil verschaffen. Da geimpfte Personen – ebenso wie nicht geimpfte, asymptomatisch infizierte Personen – häufig einem suboptimalen S-gerichteten Immundruck ausgesetzt sind, werden sie eine wichtige Zielpopulation für Varianten darstellen, die gegen S-gerichtete und damit gegen Impf-Antiköper resistent sind. Folglich werden zuvor asymptomatisch infizierte Personen (d. h. während der ersten Welle infiziert) sowie geimpfte Personen nun hochgradig anfällig für (schwere) Krankheiten, wie dies derzeit bei der bedeutenden zweiten Infektions- und Krankheitswelle zu beobachten ist.
Frage 17: Glauben Sie, dass die Pandemie von selbst ausgelöscht worden wäre, wenn man sie anders behandelt hätte? Ist das auch bei anderen Pandemien in der Vergangenheit der Fall gewesen (z. B. bei der Spanischen Grippe oder der Polio-Pandemie)? Und wenn ja, ist zu erwarten, dass viele Menschen sterben werden, bevor die Pandemie abklingt? (Was genau ist der Unterschied zwischen einer natürlichen Pandemie und einer künstlichen Pandemie, wie Sie die derzeitige Situation bezeichnen?)
Bitte beachten Sie meinen englischsprachigen Vortrag zu diesem Thema. Aufgrund seines Potenzials, sich über asymptomatische Träger zu verbreiten, und der hohen Prävalenz asymptomatisch infizierter Personen ist die “natürliche” Evolution von Sars-CoV-2 hin zu infektiöseren Varianten meiner Meinung nach unvermeidlich. Wenn nicht gerade Überbelegung und schlechte persönliche und umwelthygienische Bedingungen herrschen (wie z. B. in Indien), führen Maßnahmen zur Infektionsprävention eher zu einer Selektion und Anpassung an infektiösere Varianten. Unter allen Umständen werden Massenimpfkampagnen die Infektiosität der zirkulierenden Varianten weiter beschleunigen und schließlich zu einer Resistenz gegen Impf-Antikörper oder gegen infolge einer vorangegangenen natürlichen Infektion induzierte Antikörper führen. Im Gegensatz zu einer natürlichen Pandemie zeichnet sich eine künstliche Pandemie durch ein beispielloses massives menschliches Eingreifen aus, z. B. durch groß angelegte Maßnahmen zur Infektionsprävention und Massenimpfkampagnen. Im Gegensatz zur natürlichen Grippepandemie von 1918 oder der SARS-CoV-1-Pandemie von 2002-2004 (die eigentlich eher eine Epidemie als eine Pandemie war) würde eine natürliche Sars-CoV-2-Pandemie meiner Meinung nach einen viel höheren Tribut an Menschenleben fordern, bevor sie ausgelöscht wird. Aufgrund des sich selbst verstärkenden Kreislaufs der Infektiösität kann eine solche Pandemie erst dann zu Ende gehen, wenn die große Mehrheit der verbleibenden Bevölkerung ein Niveau der angeborenen Immunität erreicht hat, das selbst hochinfektiöse Varianten nicht mehr durchbrechen können. Die Entwicklung einer natürlichen Sars-CoV-2-Pandemie würde jedoch definitiv mehr Zeit für die Entwicklung von Impfstoffen lassen, die eine sterilisierende Immunität hervorrufen (da die Zahl der infektiöseren Varianten und der Grad ihrer viralen Infektiösität weniger schnell ansteigen würden).
Was Polio und Pocken betrifft, so sollte man nicht vergessen, dass der Erfolg dieser Impfkampagnen zu einem großen Teil auf den Einsatz von abgeschwächten Lebendimpfstoffen zurückzuführen ist. Keiner der derzeit im Kampf gegen diese Covid-19-Pandemie verwendeten Impfstoffe ist ein Lebendimpfstoff.
Frage 18: Sie haben erwähnt, dass ein präventiver Impfstoff nicht verwendet werden sollte, wenn das Virus bereits in der Bevölkerung zirkuliert. Ist dies tatsächlich die Definition für den Impfstoff von Pfizer? Worin besteht nun der Unterschied zwischen diesem Impfstoff und einem therapeutischen Impfstoff? Und was wurde in den fünfziger Jahren während der Polio-Pandemie verwendet? Der Impfstoff wurde doch während der Pandemie verabreicht und hat die Pandemie tatsächlich gestoppt, oder? War das ein therapeutischer Impfstoff?
Ein präventiver/prophylaktischer Impfstoff ist ein Impfstoff, den Sie erhalten, bevor Sie dem Erreger ausgesetzt sind. Das ist wichtig, weil Sie als Einzelperson möglicherweise nicht geschützt sind, wenn Sie dem Erreger ausgesetzt sind, bevor Sie den Impfstoff (vollständig) erhalten haben. Auf Populationsebene ist das Risiko, prophylaktische Impfstoffe zu verwenden, während man dem Virus bereits ausgesetzt ist, jedoch viel dramatischer, da dies die Fitness ausgewählter Varianten, die dem Immunsystem entkommen, fördern kann. Das Risiko ist besonders groß im Falle einer Pandemie eines hochgradig veränderlichen Virus in Verbindung mit Massenimpfkampagnen! Wer dies mit dem erfolgreichen Einsatz von prophylaktischen Impfstoffen gegen Polio oder die saisonale Grippe vergleicht, vergleicht Äpfel mit Birnen, da es sich bei diesen Infektionen um Ausbrüche/Epidemien handelt, d. h. sie treten vor dem Hintergrund einer Herdenimmunität auf, die bei einer erneuten Exposition gegenüber dem Virus rasch wiederhergestellt werden kann (was bei einer Pandemie natürlich nicht der Fall ist). Das bedeutet, dass bei einer erneuten Exposition eine “optimale” Immunität bei der großen Mehrheit der Bevölkerung wiederhergestellt werden kann, so dass das Virus keine Chance hat, das Überleben und die Ausbreitung von viralen Immunfluchtvarianten zu fördern. Hätten wir es jedoch mit einer echten Grippepandemie zu tun (d. h. nicht durch Antigendrift, sondern durch Antigenshift, d. h. das Auftreten eines “neuen” Virus, gegen das keine Herdenimmunität besteht), hätten wir auch bei der Verwendung von prophylaktischen Impfstoffen Schwierigkeiten, sie unter Kontrolle zu bringen (obwohl die Situation bei der Grippe etwas günstiger ist, da die Virusausscheidung durch asymptomatisch infizierte Personen vernachlässigbar ist).
Therapeutische Impfstoffe sind Impfstoffe, die Menschen heilen können, die bereits erkrankt sind. Denn die durch einen solchen Impfstoff ausgelöste Immunreaktion ist in der Lage, Zellen abzutöten, die bereits infiziert oder krankhaft verändert sind (letzteres z. B. im Falle von Krebs). Sofern sie ein immunologisches Gedächtnis induzieren, könnten solche Impfstoffe auch zur Prävention von Krankheiten eingesetzt werden.
Frage 19: Mehrere Länder geben an, dass sie den Erfolg ihrer Massenimpfkampagnen zu erkennen beginnen und dass die gestiegenen Impfraten den Menschen eine gute Perspektive für die Planung ihres Sommerurlaubs eröffnen. (Wie) kann ich überprüfen, ob dieses Versprechen/diese Vorhersage zutrifft?
Lassen Sie mich zunächst klarstellen, dass ich nicht den Panikmacher spiele, sondern es einfach vorziehe, realistisch statt irrational optimistisch zu sein.
Auf der Grundlage der Dynamik des Infektionsdrucks und seiner Auswirkungen auf die Wahrscheinlichkeit einer Erkrankung oder der Ausübung eines suboptimalen Immundrucks bei zuvor asymptomatisch infizierten Personen kann eine rationalere Einschätzung der Entwicklung der Pandemie in einem bestimmten Land/einer bestimmten Region vorgenommen werden (siehe Predictions on outcome of mass vaccination campaigns during a pandemic of more infectious Sars-2-CoV variants). Es besteht kein Zweifel, dass die laufenden Massenimpfungen jetzt zu einem Rückgang der Infektions- und Krankheitsraten in der Bevölkerung führen. Wir müssen jedoch sehr vorsichtig sein, da sich der Rückgang des Infektionsdrucks in erster Linie auf Menschen bezieht, die noch nicht geimpft wurden! Dies liegt daran, dass die Tests nicht routinemäßig, geschweige denn systematisch, bei den Geimpften durchgeführt werden. Inzwischen gibt es jedoch zahlreiche Hinweise darauf, dass auch asymptomatische Personen das Virus ausscheiden können. Es hat sich mehrfach gezeigt, dass vor allem Geimpfte, die sich mit Varianten infiziert haben, Sars-CoV-2 ausscheiden und übertragen. Daher werden die gemeldeten Infektionsraten derzeit unterschätzt. Und natürlich wird dies umso mehr der Fall sein, je weiter das Massenimpfungsprogramm fortschreitet. Die Unterschätzung bezieht sich also auf die nicht gemeldeten Infektionen gesunder, d. h. asymptomatischer Personen, von denen ein immer größerer Teil aus Geimpften besteht. Dieses entscheidende Element fehlt in den Prognosen, die derzeit von einer Reihe von nationalen Gesundheitsbehörden erstellt werden. In meinem früheren Beitrag (Predictions on outcome of mass vaccination campaigns during a pandemic of more infectious Sars-2-CoV variants) habe ich die Bedeutung des nachlassenden Infektionsdrucks für die Wahrscheinlichkeit hervorgehoben, dass das Virus dem suboptimalen S-gerichteten Druck bei zuvor asymptomatisch infizierten Personen und Impflingen entkommt. Ich habe hervorgehoben, wie eine häufigere Exposition des Virus (aufgrund der Massenimpfung) gegenüber einem suboptimalen S-gerichteten Immundruck einen fruchtbaren Nährboden für infektiösere Varianten bildet und wie diese sich zu einem höheren Grad an Infektiosität entwickeln, bis eine vollständige Resistenz gegen Impfantikörper erreicht ist. Dies bedeutet auch, dass die Einführung von infektiöseren Varianten (z. B. Doppelmutante aus Indien) einen Wettbewerbsvorteil hat und ihre Ausbreitung daher beschleunigt wird. Im Zusammenhang mit Massenimpfungen ist es wichtig zu verstehen, dass “infektiösere” Varianten lediglich als Zwischenstufe in der Entwicklung hin zu einer vollständigen Resistenz gegen Impf-Antikörper zu sehen sind.
In meinem Heimatland (Belgien) meldeten die Gesundheitsbehörden beispielsweise kürzlich einen deutlichen Rückgang (20-30 %) der Infektions-, Morbiditäts- und Mortalitätsraten. Diese “günstige” Entwicklung würde nun ihre Entscheidung für eine weitere Lockerung der sozialen Maßnahmen und die Öffnung der Wirtschaft untermauern und gleichzeitig eine hoffnungsvolle Perspektive für die Sommerferien bieten. Solange jedoch die Virusübertragung durch geimpfte Personen und die damit einhergehende Vermehrung infektiöserer Varianten in dieser Population ignoriert wird, ist es unmöglich, rationale oder zuverlässige Vorhersagen darüber zu treffen, wie sich diese Pandemie von “Varianten” entwickeln wird. Es versteht sich von selbst, dass mehr soziale Kontakte unter gesunden Menschen (die zu einem großen Teil aus zuvor asymptomatisch infizierten Personen und einer stetig wachsenden Zahl von Geimpften bestehen) die Exposition von Sars-CoV-2-Varianten gegenüber einem suboptimalen, auf S gerichteten Immundruck nur noch verstärken wird. Man kann daher mit Fug und Recht behaupten, dass die derzeitige Sichtweise, wie sie von den Gesundheitsbehörden dargestellt und von den Politikern blindlings übernommen wird, nur die helle, sonnenbeschienene Spitze des Eisbergs darstellt, während der dunkle, aber repräsentativere Teil unter der Oberfläche liegt und bisher weder gesehen noch leicht verstanden werden kann. Dies gilt insbesondere dann, wenn die Behörden beschließen, die Impflinge nicht systematisch auf die Virusausscheidung zu überwachen und das von ihnen ausgeschiedene Virus zu sequenzieren, um eine mögliche evolutionäre Konvergenz von Mutationen in Richtung der viralen Domänen zu untersuchen, auf die die Impf-Antikörper abzielen (d. h. die rezeptorbindende Domäne des Virus; RBD). So hat das CDC (Centers for Disease Control and Prevention in den USA) vor kurzem beschlossen, die Überwachung oder Meldung von Durchbrüchen bei der Covid-19-Impfung auf Fälle zu beschränken, die zu Krankenhausaufenthalten oder zum Tod führen. Es besteht daher kein Zweifel, dass die Zahl der Infektionsfälle und die Reproduktionsrate, die sie jetzt melden, weitgehend unterschätzt werden und daher irreführend sind. Was die Situation in meinem Heimatland betrifft, so lässt sich mit einiger Sicherheit vorhersagen, dass die in letzter Zeit gemeldeten Fälle bald eine Art Plateau erreichen werden (nur leicht rückläufig oder ansteigend), von dem aus in den nächsten Wochen oder Monaten eine neue Welle der Morbidität und Mortalität einsetzen wird. Die Dauer und das Ausmaß der Verzögerung sowie die betroffenen Altersgruppen (jüngere versus ältere; d.h. nicht geimpfte versus geimpfte) werden von der Geschwindigkeit und dem Ausmaß der laufenden Massenimpfkampagne abhängen und davon, wie schnell sich die “infektiöseren” Varianten der Immunschwäche letztlich zu impfstoffresistenten Varianten entwickeln werden. Wie bereits mehrfach erwähnt, wird die Aufnahme von immer jüngeren Altersgruppen die Entwicklung von Varianten hin zu einer vollständigen Impfstoffresistenz nur beschleunigen. Daher werden höhere Durchimpfungsraten diese evolutionäre Dynamik fördern und somit überhaupt nicht zum Aufbau der Herdenimmunität beitragen.
Frage 20: Der Anstieg der Covid-19-Morbidität und -Mortalität betrifft in erster Linie nicht geimpfte Menschen. Warum sollte man dann darauf drängen, dass Massenimpfkampagnen eingestellt werden?
Das Mantra, dass Impfungen den viralen Infektionsdruck vermindern, lässt uns glauben, dass je mehr Menschen wir impfen, desto weniger werden infiziert und desto weniger werden erkranken. Obwohl diese Argumentation irreführend ist, scheint sie auf den ersten Blick tatsächlich Sinn zu ergeben. Warum ist sie dann so irreführend, dass sie schlichtweg falsch ist?
Erstens ist es wichtig zu verstehen, dass Massenimpfkampagnen (im Zusammenhang mit einer Pandemie eines hochgradig veränderlichen Virus) die Vermehrung infektiöserer Varianten ermöglichen. Da ein suboptimaler, auf S gerichteter Immundruck Mutationen innerhalb des S-Proteins auswählt, die diesem Immundruck widerstehen können, werden Varianten mit solchen Mutationen infektiöser sein und sich daher effizienter vermehren. Da ein suboptimaler S-gerichteter Immundruck naturgemäß mit einer groß angelegten Impfung während einer Pandemie einhergeht, werden “infektiösere” Varianten zunehmend zirkulieren und sich durchsetzen. Infolgedessen wird auch die Infektionsrate in der Wirtspopulation steigen. Solange S-spezifische Antikörper vor (schweren) ERKRANKUNGEN schützen, genießen Menschen, die vollständig (!) geimpft oder natürlich immunisiert wurden (d. h. infolge einer natürlichen Infektion), einen besseren klinischen Schutz als diejenigen, die weder geimpft noch zuvor symptomatisch infiziert wurden. JEDOCH muss man sich darüber im Klaren sein, dass Massenimpfkampagnen, die in der Hitze einer Sars-CoV-2-Pandemie durchgeführt werden, das Virus dazu bringen können, eine vollständige Resistenz gegen S-gerichtete Antikörper zu entwickeln. Mit dem Fortschreiten der Massenimpfung wird der Infektionsdruck abnehmen (insbesondere durch die Verhinderung von [schweren] Krankheiten!), während der Impfstatus der Bevölkerung gestärkt wird (da die Antikörpertiter bei einer ständig wachsenden Zahl von Geimpften ansteigen). Diese Kombination wird die Selektion und Anpassung zunehmend infektiöser Varianten ermöglichen oder die Ausbreitung neu eingeführter, infektiöserer Varianten (wie der indischen Mutante) zunehmend fördern. Da keiner der verwendeten Impfstoffe in der Lage ist, die Virusübertragung zu blockieren, und da die derzeit zirkulierenden Varianten bereits infektiöser sind (als der ursprüngliche Wildtyp-Stamm), wird die Selektion und Anpassung noch infektiöserer Varianten oder die Zirkulation neu eingeführter, hochinfektiöser Varianten gefördert, so dass sich mehr oder hochinfektiöse Varianten durchsetzen können. Die Dynamik dieser natürlichen Entwicklung wird durch die Einbindung von immer mehr jüngeren Altersgruppen in die Massenimpfkampagnen erheblich beschleunigt werden. Während die Massenimpfung jüngerer Altersgruppen kaum dazu beitragen wird, den Infektionsdruck und die Zahl der Erkrankungen zu verringern, wird sie in erheblichem Maße dazu beitragen, das Reservoir asymptomatischer Überträger zu vergrößern und damit den Nährboden für weitere infektiöse Varianten zu erweitern. Solange die evolutionäre Dynamik dieser Pandemie durch Massenimpfungen geprägt ist, sollten wir uns darauf einstellen, dass eine vollständige Impfstoffresistenz auftreten wird. Wenn die Massenimpfung und flankierende Maßnahmen zur Infektionsprävention als einziger Ansatz zur Verringerung des Infektionsdrucks und der Krankheiten fortgesetzt werden, wird das Endspiel dieser Pandemie unweigerlich von den Folgen der Impfstoffresistenz bestimmt werden. Wenn eine Impfstoffresistenz auftritt, wird sich die Situation sowohl für die Geimpften als auch für die Nichtgeimpften dramatisch verändern, da die Impf-Antikörper nun lediglich die Funktionalität der natürlichen, variantenunspezifischen Abs unterdrücken und somit die natürliche/ angeborene Antiköprer-vermittelte Virus-Clearance blockieren werden. Folglich werden sich mit zunehmender Durchimpfungsrate (einschließlich immer jüngerer Altersgruppen) immer mehr “infektiösere” Varianten entwickeln, die gegen geimpfte, S-spezifische Antikörper resistent sind, und es wird immer häufiger vorkommen, dass nicht geimpfte Personen besser geschützt sind als Geimpfte. Auch wenn die Resistenz gegen S-spezifische Impf-Antikörper wahrscheinlich die Funktionsfähigkeit von Antikörpern, die bei einer natürlichen Infektion erworben wurden, beeinträchtigen würde, kann davon ausgegangen werden, dass Personen, die sich von einer akuten Covid-19-Erkrankung erholt haben, bei einer erneuten Infektion immer noch in der Lage sind, einer (schweren) Covid-19-Erkrankung zu widerstehen, auch wenn sie geimpft wurden. Im Gegensatz zu Geimpften, die zuvor nicht an einer akuten, selbstlimitierenden Covid-19-Erkrankung erkrankt waren, haben zuvor symptomatisch infizierte Personen auch funktionelle Gedächtnis-T-Zellen entwickelt, die in der Lage sind, virusinfizierte Zellen zu bekämpfen und somit die Virusinfektion zu beenden. Damit Gedächtnis-CTLs (zytotoxische T-Lymphozyten) bei einer erneuten Exposition gegenüber Sars-CoV-2 abgerufen werden können, sind möglicherweise S-spezifische Antikörper erforderlich. Doch auch wenn diese Antikörper nicht mehr in der Lage sind, impfstoffresistente Sars-CoV-2-Varianten vollständig zu neutralisieren, können sie immer noch an das S-Protein binden und so die Aufnahme und Verarbeitung der Virionen durch Ag-präsentierende Zellen ermöglichen.
Frage 21: Wie lange wird es dauern, bis eine vollwertige Impfstoffresistenz auftritt? Wie hoch ist in der Zwischenzeit das Risiko für nicht geimpfte im Vergleich zu geimpften Personen, an einer (schweren) Covid-19-Erkrankung zu erkranken?
Es gibt keine Gleichung, um dies genau vorherzusagen, da es im Wesentlichen von mehreren Faktoren abhängt, wie z. B.
- der effektiven Reproduktionszahl (als Maß für den “Infektionsdruck”). Diese Zahl hängt weitgehend von der Infektiosität der Virusvariante und dem Grad der Umsetzung von Maßnahmen zur Infektionsprävention ab
- das Tempo und den Umfang des Massenimpfprogramms im Allgemeinen und der Einbeziehung der jüngeren Altersgruppen im Besonderen
- der Grad der Übernahme von Frühbehandlungsprotokollen, wie sie von Dr. Peter McCullough und anderen vorgeschlagen (und in gewissem Umfang bereits umgesetzt) wurden.
In (kleineren) Ländern, die ihre Massenimpfkampagne vor dem Hintergrund eines eher geringen Infektionsdrucks durchgeführt und bereits eine hohe Durchimpfungsrate erreicht haben, erleben wir derzeit eine bedeutende Morbiditäts- und Mortalitätswelle (z. B. Seychellen, Malediven, Bahrain). Es ist nicht auszuschließen, dass diese Entwicklung durch die verstärkte Ausbreitung infektiöserer Varianten infolge von Massenimpfungen begünstigt wurde. Da der abnehmende Infektionsdruck in Verbindung mit einem zunehmenden suboptimalen S-gerichteten Immunstatus der Bevölkerung wahrscheinlich die Vermehrung und Ausbreitung infektiöserer Varianten begünstigt, kann man davon ausgehen, dass sich eine ähnliche Entwicklung zunehmend in größeren Ländern manifestieren wird, die jetzt bei geringem Infektionsdruck hohe Durchimpfungsraten erzielen (z. B. Vereinigtes Königreich, Israel, Portugal). Da diese Länder viel größer und damit demografisch heterogener sind als die oben genannten Inseln, kann es durchaus sein, dass eine ähnliche Entwicklung zunächst auf bestimmte Regionen/Städte beschränkt bleibt, bevor sie allgemeiner zu beobachten ist.
Wenn eine hochinfektiöse Variante (z. B. die indische Mutante) in einem Land eingeführt wird, das bereits einen fruchtbaren Nährboden für infektiösere Varianten unter den oben beschriebenen Bedingungen bietet, wird die weitere Entwicklung dieser Varianten hin zu einer vollständigen Impfstoffresistenz wahrscheinlich beschleunigt. Das aktuelle Problem mit der indischen Mutante, die sich im Vereinigten Königreich rasch ausbreitet, wird uns zeigen, ob dies tatsächlich der Fall ist.
In Ländern, in denen derzeit Massenimpfkampagnen vor dem Hintergrund eines relativ hohen Infektionsdrucks (in erster Linie aufgrund der hohen Morbidität) durchgeführt werden, könnte die Entwicklung von Varianten in Richtung Impfstoffresistenz mehr Zeit in Anspruch nehmen. Dies liegt daran, dass der Infektionsdruck erst ausreichend gesenkt werden muss (durch Massenimpfungen), bevor die Bedingungen für eine verstärkte Ausbreitung infektiöserer Varianten erfüllt sind. Ich erwarte daher, dass hohe Durchimpfungsraten in Ländern mit hohem Infektionsdruck zunächst zu einer oder mehreren zusätzlichen Wellen von Morbidität und Krankheit führen werden, die durch infektiösere Varianten verursacht werden, bevor impfstoffresistente Varianten auf dem Vormarsch sind (z. B. Brasilien, Chile, Uruguay, Vereinigte Staaten). Je stärker die Morbiditätsrate und damit der Infektionsdruck abnimmt, desto mehr tragen Massenimpfungen dazu bei, das Reservoir der Bevölkerung an “suboptimalem S-gesteuertem Immundruck” zu vergrößern, und desto weniger tragen sie dazu bei, das Reservoir der Bevölkerung an “Krankheit” (die einen optimalen Infektionsdruck verursacht) weiter zu verkleinern. Mit anderen Worten: Bei niedrigem Infektionsdruck dienen asymptomatische Spreader zunehmend als Nährboden für infektiösere Varianten. Je mehr man Menschen zu asymptomatischen Verbreitern macht (was durch Massenimpfungen geschieht), desto größer wird dieser Nährboden. Je jünger die Geimpften sind, desto mehr und desto schneller kippt das Gleichgewicht in Richtung Zunahme der Varianten und nicht in Richtung abnehmender Morbiditäts- (und Mortalitäts-) Raten. Die infektiöseren Varianten stellen für nicht geimpfte Personen zunächst ein höheres Risiko einer schweren Erkrankung dar als für geimpfte Personen. Das Gegenteil wird jedoch der Fall sein, wenn sich eine Impfstoffresistenz etabliert hat, da die nicht geimpften Personen immer noch in der Lage sein werden, sich auf ihre natürlichen/ angeborenen unspezifischen CoV-Antikörper zu verlassen, während die Geimpften dies nicht können.
Die beschriebene Dynamik erklärt, warum die Entwicklung der Pandemie trotz ähnlich hoher Durchimpfungsraten von Land zu Land sehr unterschiedlich sein kann. In einigen Ländern (z. B. Brasilien, Chile, Uruguay, Vereinigte Staaten) haben fortgeschrittene Impfkampagnen die Sterblichkeits- und Erkrankungsraten bei gefährdeten Personen erheblich gesenkt, während in anderen Ländern die Massenimpfung zu einer verstärkten Verbreitung infektiöserer Varianten geführt hat (am besten dokumentiert im Vereinigten Königreich). Letztere führen zwangsläufig zu einem Anstieg der Morbiditäts- und Mortalitätsraten bei nicht geimpften Menschen mit geschwächter Immunität (wie bereits auf kleinen Inseln wie den Seychellen, Malediven und Bahrain zu beobachten). Zu letzteren gehören ältere Menschen, Menschen mit Grunderkrankungen oder anderweitig immunsupprimierte Personen sowie Personen, die aufgrund einer suboptimalen Konzentration/Qualität von S-spezifischen Antikörpern (z. B. aufgrund einer kürzlich erfolgten asymptomatischen Infektion, einer unvollständigen Impfung oder eines abnehmenden Antikörpertiters nach einer natürlichen Infektion) anfälliger für eine Covid-19-Erkrankung sind. Erst wenn die Varianten zunehmend resistent gegen den Impfstoffantikörper werden, kehrt sich diese Situation um und macht die Geimpften anfälliger als die nicht Geimpften (wie oben erläutert).
Schließlich ist zu bedenken, dass Massenimpfkampagnen oder die groß angelegte Durchführung strenger Maßnahmen zur Infektionsprävention oder eine große Bevölkerungsdichte (aufgrund von Massenansammlungen oder einer hohen Konzentration von Menschen in Flüchtlingslagern/Slums/Favelas) in bestimmten Ländern/Regionen schwerwiegende Auswirkungen auf die Infektions- und Morbiditäts-/Mortalitätsraten in Ländern haben können, die noch keine hohen Impfraten erreicht haben. Der Grund dafür ist, dass alle oben genannten Maßnahmen/Bedingungen dazu neigen, weitere infektiöse Varianten zu züchten, die in diese Länder eingeschleppt werden können und in der Folge große Wellen von Morbidität und Tod verursachen.
Frage 22 Warum schließt die Massenimpfung die Herdenimmunität aus?
Die kurze Antwort lautet, dass die Massenimpfung die asymptomatische Ausbreitung infektiöserer Varianten fördert.
Mehrere Experten vermuten, dass einige Länder (z. B. Schweden) oder einige Bundesstaaten in den USA auf dem besten Weg sind, eine Herdenimmunität zu entwickeln. Ihre Spekulationen stützen sich in erster Linie auf einen Rückgang der Fälle und der Morbiditäts-/Mortalitätsraten nach der letzten/vorherigen Welle. Ich halte diese Interpretation für falsch, da sie den dunkleren Teil des Eisbergs, der sich unter der Oberfläche befindet und in dem weitere infektiöse Varianten gezüchtet werden, völlig außer Acht lässt. Dieser Teil des Eisbergs besteht aus asymptomatischen Ausbreitern. Die letztgenannte Bevölkerungsgruppe wächst stetig, da die Durchimpfungsraten steigen. Die Folgen dieses Anstiegs sind jetzt besonders besorgniserregend, da immer mehr jüngere Altersgruppen in diese Massenimpfkampagnen einbezogen werden. In einigen Ländern führte die Wirkung von Massenimpfkampagnen mit hoher Geschwindigkeit, die für den gefährdeten Teil der Bevölkerung durchgeführt wurden, zu einem raschen Anstieg der Herdenimmunität bei allen nicht geimpften Personen, denen es nicht gelang, sich auf natürliche Weise einer Covid-19-Erkrankung zu widersetzen (z. B. Großbritannien, Israel, Portugal). Diese Länder verpassten die Chance, die Pandemie unter Kontrolle zu bringen, als sie ihre Massenimpfkampagne weiter ausdehnten, um auch jüngere Altersgruppen einzubeziehen. Anstatt ihre Massenimpfkampagne zu intensivieren, hätten sie die strengen Maßnahmen zur Infektionsprävention fortsetzen (oder sogar einen Lockdown verhängen) sollen, um zu verhindern, dass zuvor asymptomatisch infizierte Personen infiziert werden, während sie noch suboptimale S-spezifische Antikörper besitzen. Es ist in der Tat sehr wahrscheinlich, dass die Verringerung des Reservoirs anfälliger Personen (d. h. Personen mit einer kürzlich erfolgten asymptomatischen Infektion) in Verbindung mit strengen Maßnahmen zur Infektionsprävention verhindert hätte, dass Sars-CoV-2 weitere Krankheitsfälle verursacht und den Infektionsdruck auf ein Niveau erhöht, das hoch genug ist, um bei zuvor asymptomatisch infizierten Personen kurz nach ihrer Primärinfektion eine erneute Infektion zu verursachen. Davon kann ausgegangen werden, da allgemein anerkannt ist, dass die Virusausscheidung bei asymptomatisch infizierten Personen nur von kurzer Dauer ist und dass die Konzentration des ausgeschiedenen Virus viel geringer ist als bei Personen, die an Covid-19 erkranken. Die Ausweitung der Massenimpfung auf Altersgruppen, die ein viel geringeres Risiko haben, an Covid-19 zu erkranken, wird jedoch nur das Reservoir an Personen vergrößern, die die Fähigkeit zur asymptomatischen Ausbreitung mit einer längeren Dauer eines suboptimalen S-gerichteten Immundrucks (beides aufgrund der Impfung) kombinieren. Die Vergrößerung dieses Reservoirs in Verbindung mit einem anhaltenden (pandemischen!), aber geringen Infektionsdruck wird die Ausbreitung weiterer infektiöser Varianten vorantreiben. Solange jedoch die rückläufigen Morbiditäts- und Mortalitätsraten bei den Geimpften den Anstieg dieser Raten bei den Nichtgeimpften übersteigen, wird niemand erfahren, was in der Brutstätte unter Wasser vor sich geht, es sei denn, … die Geimpften werden auf Virusausscheidungen überwacht und Virusproben werden sequenziert, um evolutionäre Veränderungen der Infektiosität zu überwachen, unabhängig davon, ob die Geimpften Symptome zeigen oder nicht. Das Gleiche gilt für nicht geimpfte Personen, die sich mit der Covid-19-Krankheit anstecken (hier wird inzwischen vermehrt über Infektionen durch infektiösere zirkulierende Stämme berichtet!).
Zusammengefasst: Sinkende Mortalitäts- und Morbiditätsraten deuten nicht auf eine wachsende Herdenimmunität hin, wenn in der Zwischenzeit ein immer größerer Teil der Bevölkerung aufgrund ihrer zunehmenden Teilnahme an Massenimpfkampagnen während einer Pandemie als wachsender Inkubator für infektiösere Varianten dient. Jede Diskussion über Gedächtnis-T-Zellen als Grundlage für die Herdenimmunität ist völlig irrelevant. Gedächtnis-T-Zellen schützen Menschen davor, ein zweites Mal an der (schweren) Covid-19-Krankheit zu erkranken. Das Problem ist jedoch die fehlende Kontrolle über die virale Infektiosität. Da die Geimpften nicht nur ein wichtiges Reservoir für die Virusübertragung darstellen, sondern das Virus auch einem suboptimalen S-gerichteten Immundruck ausgesetzt ist, werden die Geimpften im Grunde eine Quelle für die Übertragung infektiöserer Varianten sein. Aus diesem Grund schließt die Massenimpfung die Herdenimmunität aus. Darüber hinaus werden mehr infektiöse Varianten mit einem höheren Risiko einer (schweren) Covid-19-Erkrankung einhergehen, zunächst bei der nicht geimpften und später bei der geimpften Bevölkerung. Es ist zu erwarten, dass diese Umstellung durch die Einbeziehung jüngerer Altersgruppen in Massenimpfkampagnen beschleunigt wird. In diesem Fall ist zu erwarten, dass der mäßige Nutzen der Impfung in Form eines Rückgangs der Morbiditäts- und Mortalitätsraten in den gefährdeten Gruppen durch einen katastrophalen Anstieg dieser Raten bei allen Geimpften (einschließlich aller Geimpften in den jüngeren Altersgruppen) zunichte gemacht wird. Das Mantra, dass Massenimpfungen ältere Menschen vor Covid-19-Krankheiten schützen und daher auch jüngere Altersgruppen* besser schützen und die Herdenimmunität erhöhen, ist also ein Mythos! Das ist völlig falsch!
* Die steigenden Morbiditätsraten in den jüngeren Altersgruppen werden durch mehr infektiöse Varianten verursacht, deren Vermehrung durch die Fortsetzung der Massenimpfkampagnen über das Stadium hinaus, in dem sie den Infektionsdruck auf ein kritisches Niveau gesenkt haben, gefördert wird.
Frage 23: Wenn asymptomatisch infizierte Menschen das Virus verbreiten, warum haben dann Länder ohne Lockdowns und ohne obligatorische Gesichtsmasken (z. B. Schweden und Florida) ähnliche Ergebnisse wie die Länder mit Lockdowns?
Vor dem Hintergrund eines (relativ) hohen Infektionsdrucks (d. h. aufgrund einer relativ hohen Morbiditätsrate) hat eine verstärkte Virusübertragung durch asymptomatisch infizierte Personen (z. B. Florida, Schweden) und damit eine erhöhte virale Infektiosität nur relativ geringe Auswirkungen auf die Morbiditäts- und Mortalitäts “ergebnisse”. Je geringer jedoch der Infektionsdruck ist, desto mehr virale Übertragungsdynamik findet im asymptomatisch infizierten Teil der Bevölkerung statt und desto mehr dominieren die infektiöseren Varianten. Massenimpfkampagnen werden diesen Trend nur noch verstärken. Dies liegt daran, dass asymptomatisch infizierte Geimpfte mit größerer Wahrscheinlichkeit “infektiösere” Varianten ausscheiden (da sich ihr S-Protein in seiner Antigenität von dem geimpften S unterscheidet) als nicht geimpfte, asymptomatisch infizierte Personen (letztere werden dank ihrer CoV-unspezifischen natürlichen Antikörper effizient mit allen Varianten fertig). Darüber hinaus üben die Geimpften über einen längeren Zeitraum einen suboptimalen S-gerichteten Immundruck aus, weil es Zeit braucht, bis ihre Impfantikörper ausgereift sind und eine ausreichend hohe Konzentration erreicht haben. Insbesondere bei geringem Infektionsdruck werden Massenimpfkampagnen dazu führen, dass sich in Ländern mit strengen Maßnahmen zur Infektionsprävention (einschließlich möglicher Lockdowns) mehr infektiöse Varianten entwickeln und schneller verbreiten als in Ländern mit lockeren öffentlichen Gesundheits- und Sozialmaßnahmen. Viel wichtiger ist also, inwieweit Geimpfte aus Ländern mit strengen Infektionsschutzmaßnahmen einen Nährboden für hochinfektiöse, ja sogar bis hin zu impfstoffresistenten Varianten bilden und wie schnell sie Varianten mit erhöhter Infektiosität entwickeln. Andererseits ist davon auszugehen, dass die Ausbreitung neu eingeschleppter, infektiöserer Varianten (z. B. die indische Mutante) bei diesen Geimpften erheblich beschleunigt wird. Leider zeigen die Gesundheitsbehörden wenig Interesse daran, die Virusausscheidung bei Geimpften zu messen und evolutionäre Veränderungen in der Sequenz der von ihnen ausgeschiedenen Virusvarianten zu überwachen, so dass die Vermehrung infektiöserer Varianten bei Geimpften weitgehend unbemerkt bleibt. Daher werden Unterschiede in dieser Entwicklungsdynamik nicht überwacht und können daher nicht zwischen Populationen verglichen werden, die unterschiedlichen Bedingungen der Virusexposition/-eindämmung ausgesetzt sind.
Frage 24: Eine Reihe von Ländern meldet inzwischen eine “wachsende Herdenimmunität als erfolgreiches Ergebnis ihrer Massenimpfkampagnen”. Wenn Massenimpfkampagnen die Herdenimmunität beschleunigen, warum sollten wir sie dann ablehnen?
Es stimmt, dass die Herdenimmunität als Endziel von Massenimpfkampagnen vorgeschlagen wurde. Es scheint jedoch, dass die Gesundheitsbehörden die Definition der Herdenimmunität überdenken müssen. Die Herdenimmunität ist definiert als eine Form des indirekten Schutzes vor Infektionskrankheiten, die nicht immunen Personen aufgrund einer verminderten Krankheitsübertragung durch immune Personen gewährt wird. Wenn der Anteil der Immunpopulation, der die Übertragung blockieren kann, hoch genug ist, um die Übertragungskette zu unterbrechen, kann sich das Virus nicht mehr replizieren und ausbreiten, so dass sich die Krankheit nicht weiter ausbreitet. Das Mantra der Herdenimmunität besagt also: Je größer der Anteil der immunen Personen in einer Gemeinschaft ist, desto geringer ist die Wahrscheinlichkeit, dass nicht immune Personen mit einer infektiösen Person in Kontakt kommen, und desto größer ist die Wahrscheinlichkeit, dass die Herdenimmunität erreicht wird. Es ist jedoch wichtig zu beachten, dass die Herdenimmunität direkt mit der verminderten Virusübertragung zusammenhängt und nicht per se mit der Immunität. Nur wenn die Art der Immunität zu einer deutlichen Verringerung der Virusausscheidung führt, ist der Immunstatus der Bevölkerung ein zuverlässiges Korrelat für die Virusübertragung. Es besteht zwar kein Zweifel daran, dass Menschen, die an der Krankheit erkrankt und geimpft sind, weniger Viren ausscheiden als Ungeimpfte, doch gilt dies nicht für gesunde Menschen. Ich bin überzeugt, dass gesunde Menschen, die sich infizieren, aber geimpft sind, mehr Viren ausscheiden als ungeimpfte. Es gibt eine zunehmende Zahl von Veröffentlichungen, in denen über Virusausscheidungen bei geimpften Personen berichtet wird, insbesondere bei Personen, die sich mit Varianten infizieren. Im Gegensatz dazu scheiden gesunde, asymptomatisch infizierte Personen das Virus nur in geringer Konzentration und über einen kurzen Zeitraum aus. Noch wichtiger ist, dass sie in der Lage sind, die Virusinfektion und -ausscheidung zu verhindern, unabhängig davon, mit welcher Typvariante sie infiziert werden. Mit anderen Worten: S-gerichtete Impfantikörper sind nicht gleichbedeutend mit einer Verringerung der Virusübertragung bei gesunden Menschen. Die Messung der Rate der S(spike)-gerichteten Antikörper in einer Population mit einem immer größer werdenden Anteil an Geimpften erlaubt also keine Bewertung des Niveaus der Herdenimmunität. Dies gilt umso mehr, je jünger die Geimpften sind (sie scheiden in der Regel weniger Viren aus, wenn sie nicht geimpft sind, weil die Wahrscheinlichkeit, an Covid-19 zu erkranken, relativ gering ist). Diese Situation steht in krassem Gegensatz zu einer auf S gerichteten Immunität, die sich aus einer natürlichen Infektion ergibt. Im Falle einer natürlichen Infektion sind die Immunmechanismen, einschließlich der S-gerichteten Antikörperreaktion selbst, viel vielfältiger und daher spiegeln S-spezifische Antikörper eine Art von Immunreaktion wider, die stärker ist als die durch Covid-19-Impfstoffe ausgelöste. Dies erklärt bereits, warum die bei einer natürlichen Infektion ausgelösten Immunreaktionen in der Lage sind, die Virusübertragung bei gesunden Menschen, die sich erneut infizieren, erheblich zu verringern. Das heißt, je mehr Menschen geimpft werden, desto weniger spiegeln S-spezifische Antikörper eine echte Zunahme der Herdenimmunität wider. Dieser Trend wird sich nur noch verstärken, wenn immer jüngere Altersgruppen in die Massenimpfkampagnen einbezogen werden. Es ist daher unbestreitbar, dass die laufenden Massenimpfkampagnen keineswegs eine Herdenimmunität ermöglichen werden! Hätten die Gesundheitsbehörden nicht beschlossen, nicht mehr über Fälle von Virusausscheidungen bei Geimpften zu berichten (es sei denn, die Geimpften werden ins Krankenhaus eingeliefert oder erkranken schwer!), würde auch die breite Öffentlichkeit leicht verstehen, dass die steigende Zahl von Menschen mit S-spezifischem Antikörpern als Folge der Massenimpfung nicht auf eine Zunahme der Herdenimmunität zurückzuführen ist. Mit anderen Worten: Die Menschen würden erkennen, dass die derzeitige Behauptung, Massenimpfungen würden eine Herdenimmunität erzeugen, ein Mythos ist!
Frage 25: Über die Wirksamkeit von Covid-19-Impfstoffen gegenüber Varianten (einschließlich der Doppelmutante aus Indien) kursieren widersprüchliche Meldungen. Wer hat Unrecht und wer hat Recht?
Die Interessenvertreter der laufenden Massenimpfkampagnen behaupten eine gute Wirksamkeit gegenüber Varianten, erwähnen aber nicht immer, dass sich dies auf die Fähigkeit dieser Impfstoffe bezieht, schwere Krankheiten und damit Krankenhausaufenthalte und Todesfälle zu verhindern. Es ist jedoch klar, dass alle Covid-19-Impfstoffe die Übertragung des Virus nicht verhindern können, insbesondere die Übertragung der infektiöseren Varianten. Dies ist ein großes Problem, da die Virusübertragung jetzt zunehmend unter gesunden Menschen im Allgemeinen und unter Geimpften im Besonderen stattfindet (da ihre S-spezifischen Antikörper die S-Varianten nicht ausreichend neutralisieren). Der daraus resultierende suboptimale S-gerichtete Immundruck dient als Nährboden für noch mehr infektiöse Varianten. Da sich immer mehr Menschen zum zweiten Mal impfen lassen und immer mehr jüngere Altersgruppen geimpft werden, nimmt der suboptimale Druck des Immunsystems auf die virale Infektiosität weiter zu. Dies wird schließlich zu einer vollständigen Resistenz von Sars-CoV-2 gegen diese Impfstoffe führen.
Zusammenfassend kann gesagt werden: Auch wenn die Belastung für das Gesundheitssystem abnimmt, sollte ein Erfolg bei der Bekämpfung der Covid-19-Pandemie nicht nur auf der Grundlage einer guten Wirksamkeit des Impfstoffs in Bezug auf die Verhütung schwerer Erkrankungen und Krankenhausaufenthalte erwartet werden, sondern auch auf der Grundlage einer Verringerung der Übertragung unter gesunden Geimpften. Das letztgenannte Kriterium kann nicht mehr überprüft werden, da die Gesundheitsbehörden jetzt nicht mehr über Durchbruchsinfektionen bei Geimpften berichten, es sei denn, sie erkranken schwer. Gerade wegen der mangelnden Wirksamkeit von Covid-19-Impfstoffen bei der Blockierung der Virusübertragung werden weitere Massenimpfkampagnen nur die dominante Ausbreitung infektiöserer Varianten fördern und schließlich dazu führen, dass Sars-CoV-2 vollständig resistent gegen Covid-19-Impfstoffe wird. Selbst wenn es mit den bereits angekündigten “Aktualisierungen” dieser Impfstoffe gelingen sollte, das Problem der “antigenen Sünde” zu überwinden (was eine erhebliche Adjuvansierung erfordern wird), wird das Problem der infektiöseren Varianten der Immunabwehr bestehen bleiben. Es besteht daher kein Zweifel, dass auch die aktualisierten Impfstoffe die Virusresistenz nicht verhindern können. Es versteht sich von selbst, dass die Verbreitung eines impfstoffresistenten Virus in Bevölkerungsgruppen mit einer hohen Durchimpfungsrate höchst problematisch ist.
Frage 26: Warum sagen Sie, dass Massenimpfungen zu einem katastrophalen Anstieg der Morbidität und der Todesfälle führen werden, während wir in Ländern mit hohen Impfraten genau das Gegenteil beobachten? Oder müssen die Impfraten noch viel höher werden, bevor sich Ihre Vorhersage bewahrheiten wird? Warum nehmen die Gesundheitsbehörden Ihre Argumente nicht ernst?
Ich sage dies voraus und fordere alle globalen und internationalen Gesundheitsbehörden und politischen Entscheidungsträger auf, die laufenden Massenimpfkampagnen sofort und weltweit zu stoppen. Und das alles nur, weil sie mehr infektiöse Varianten züchten werden? Ja, in der Tat, aber wie ich immer wieder zu erklären versuche, werden die Folgen dieser Zucht “einfach” katastrophal sein. Das Endergebnis dieser unbedachten Zockerei wird nicht die von ihnen vorhergesagte (versprochene?) Herdenimmunität sein, sondern eine virale Resistenz gegen den Impfstoff. Mit anderen Worten: Wenn die laufenden Massenimpfungen fortgesetzt werden, wird nicht die menschliche Rasse, sondern das Virus gewinnen. Und das alles nur, weil die Gesundheitsbehörden einer völlig falschen Logik folgen. Der Einsatz von Impfstoffen ohne die Fähigkeit, die Übertragung zu blockieren, in groß angelegten Impfkampagnen, die in der Hitze einer Pandemie mit einem hochgradig veränderlichen Virus durchgeführt werden, wird unweigerlich die Ausbreitung infektiöserer Immunfluchtvarianten mit selektiven Mutationen (S-gesteuert, im Falle von Covid-19-Impfstoffen) fördern. Letztere sind das Ergebnis eines selektiven Immundrucks auf die virale Infektiosität. Die epidemiologischen Folgen dieses selektiven Immundrucks werden so lange nicht sichtbar, wie die effektive Reproduktionszahl (“Infektionsdruck”) hoch genug ist, damit sich das Virus vermehren und übertragen kann (im Idealfall durch Auslösung von Krankheiten). Es wird allgemein angenommen, dass sich die Krankheit schließlich nicht mehr ausbreitet, wenn die effektive Reproduktionszahl unter 1 fällt, weil nicht mehr genügend anfällige Menschen infiziert werden, um die Virusreplikation aufrechtzuerhalten. Bei dieser effektiven Reproduktionszahl wird die Zahl der Menschen berücksichtigt, die sterben, ins Krankenhaus eingeliefert werden oder positiv auf das Virus getestet werden. Die Zahl der Personen, die positiv auf Covid-19 getestet werden, wird jedoch zunehmend unterschätzt. Dies liegt daran, dass die überwiegende Mehrheit der Geimpften nicht mehr auf Covid-19 getestet wird, da die Gesundheitsbehörden inzwischen nicht mehr alle gemeldeten Fälle von Impfdurchbrüchen überwachen, sondern sich darauf konzentrieren, nur die Fälle zu identifizieren und zu untersuchen, die aus irgendeinem Grund zu einem Krankenhausaufenthalt oder zum Tod führen. Um die Virusübertragung durch die Geimpften zu bewerten, müsste die effektive Reproduktionszahl auch Durchbruchsfälle bei symptomlosen Geimpften und solchen, die nur mit leichten Symptomen erkranken, umfassen. Um die Fähigkeit dieser Geimpften zu untersuchen, weitere infektiöse Varianten zu züchten, wäre es außerdem entscheidend, das von ihnen ausgeschiedene Virus zu charakterisieren, insbesondere im Hinblick auf S-gerichtete Immunfluchtmutationen. Die “offizielle” effektive Reproduktionszahl (d. h. die Zahl, die derzeit von den Gesundheitsbehörden fälschlicherweise angegeben wird) spiegelt die Anfälligkeit der Bevölkerung für die Covid-19-Krankheit wider, nicht aber für die Virusinfektion und -übertragung. Je höher die “offizielle” effektive Reproduktionszahl ist, desto höher ist die Anfälligkeit des nicht geimpften Teils der Bevölkerung für die Covid-19-Krankheit und desto mehr Zeit wird es dauern, bis mehr infektiöse Varianten gezüchtet und von asymptomatischen Geimpften ausgeschieden werden. Das heißt, je höher der Infektionsdruck ist, desto länger dauert es, bis Massenimpfkampagnen zu einem Wiederanstieg der Morbiditäts- und Mortalitätsrate führen. Da Massenimpfkampagnen zunächst auf ältere oder anderweitig gefährdete Menschen abzielen, wird dieses Wiederaufleben nun vor allem bei nicht geimpften gesunden Personen jüngerer Altersgruppen auftreten. Der anfängliche Rückgang der Morbiditäts- und Mortalitätsrate, der durch Massenimpfkampagnen verursacht wird, die sich zunächst an den am stärksten gefährdeten Teil der Bevölkerung richten, wird stärker ausgeprägt sein, wenn diese Kampagnen vor dem Hintergrund eines hohen Infektionsdrucks durchgeführt werden. Es ist davon auszugehen, dass asymptomatisch infizierte Geimpfte stärker zur Übertragung der zirkulierenden, infektiöseren Varianten beitragen als nicht geimpfte, asymptomatisch infizierte Personen. Dies liegt daran, dass Personen, die mit Covid-19-Impfstoffen geimpft wurden, nicht in der Lage sind, die Replikation und Ausscheidung zumindest einiger infektiöserer Varianten zu verhindern, während nicht geimpfte, asymptomatisch infizierte Personen in der Lage sind, die Virusinfektion und damit die Übertragung jeder Variante innerhalb weniger Tage nach der Infektion aufzuheben. Vor dem Hintergrund eines niedrigen Infektionsdrucks ist es auch wahrscheinlicher, dass geimpfte Personen einen suboptimalen S-gerichteten Immundruck auf die virale Infektiosität ausüben. Wenn die Gesundheitsbehörden also behaupten, dass die Pandemie an Stärke verliert (basierend auf der “offiziellen” effektiven Reproduktionszahl), bedeutet dies lediglich, dass sich die Infektions- und Übertragungsdynamik der Pandemie nun zunehmend auf gesunde Menschen im Allgemeinen und Geimpfte im Besonderen verlagert. Da die Virusausscheidung bei asymptomatischen oder leicht symptomatischen Geimpften derzeit völlig unbemerkt bleibt, wird die veränderte, viel bedrohlichere Dynamik der Virusübertragung nicht mehr erfasst. Dies hat die Gesundheitsbehörden und andere Beteiligte an diesen Massenimpfkampagnen dazu veranlasst, das Risiko einer Covid-19-Pandemie herunterzuspielen, die einen extrem heftigen Rebound auslösen könnte. Das ist der Grund, warum sie meine Argumente nicht ernst nehmen!
Zusammenfassend lässt sich sagen, dass gut durchgeführte Massenimpfkampagnen zu dem gegenwärtigen Rückgang der Morbiditäts- und Mortalitätsraten beitragen, der in einer wachsenden Zahl von Ländern zu beobachten ist. Allerdings wird bei dem damit einhergehenden Rückgang des Infektionsdrucks bzw. der effektiven Reproduktionszahl, wie er offiziell angegeben wird, nicht berücksichtigt, dass Massenimpfkampagnen bei gefährdeten Personen die Dynamik der Virusübertragung vom symptomatisch infizierten auf den asymptomatisch infizierten Teil der Bevölkerung verlagern. Wenn die “offizielle” effektive Reproduktionszahl unter 1 sinkt, bedeutet dies nicht, dass die Pandemie an Stärke verliert, sondern zeigt vielmehr an, dass sie nun asymptomatische Verbreiter, vor allem Geimpfte, nutzt, um eine neue Generation von infektiöseren Varianten auszubrüten, die bei denjenigen, die der Krankheit bisher widerstanden haben (d. h. vor allem gesunde und nicht geimpfte Personen in jüngeren Altersgruppen), eine Covid-19-Erkrankung auslösen. Je mehr und je schneller junge und gesunde Menschen geimpft werden, desto weniger wird die “offizielle” effektive Reproduktionszahl unter 1 sinken, bevor die Morbiditäts- und Mortalitätsraten in den jüngeren, nicht geimpften Altersgruppen ansteigen (da ihre Impfung eher dazu beiträgt, den Nährboden für die Ausbreitung hochinfektiöser Varianten zu erweitern, als die Morbiditätsrate zu senken). Traurigerweise drängen Gesundheitsbehörden und Politiker gerade jetzt, wo in immer mehr Ländern eine Verlagerung der Virusübertragungsdynamik vom symptomatisch infizierten auf den asymptomatisch infizierten Teil der Bevölkerung (insbesondere auf asymptomatisch infizierte Geimpfte!) zu beobachten ist, wie nie zuvor auf eine rasche Durchimpfung der jüngeren Altersgruppen (auch der Kinder!) und gleichzeitig auf eine Lockerung der öffentlichen Gesundheits- und Sozialmaßnahmen, einschließlich Reisebeschränkungen. Es besteht kein Zweifel daran, dass die Kombination aus der raschen und umfassenden Einbeziehung jüngerer Altersgruppen in die laufenden Massenimpfkampagnen in Verbindung mit einer verminderten Eindämmung der infektiöseren zirkulierenden Varianten und der Vermischung von geimpften und ungeimpften Personen zu einem dramatischen Wiederanstieg der Morbiditäts- und Mortalitätsraten führen wird, insbesondere in den jüngeren, nicht geimpften Altersgruppen. Ich rechne nun damit, dass dies im kommenden Sommer in einer Reihe von Regionen oder sogar ganzen Ländern der Fall sein wird. Da höhere Durchimpfungsraten zu einem hohen Immundruck auf die virale Infektiosität führen, ist es schwer vorstellbar, dass dies nicht dazu führen würde, dass dominante, hochinfektiöse Varianten schließlich eine vollständige Resistenz gegen die Impfstoffe entwickeln. Wenn es zu einer Virusresistenz kommt, würden vor allem die Geimpften unabhängig von ihrem Alter sehr anfällig für die Covid-19-Krankheit werden. Dies liegt daran, dass bei den Geimpften eine beträchtliche Unterdrückung ihrer unspezifischen, natürlichen CoV-Antikörper durch S-spezifische Impfantikörper stattfindet. Nur wenn sie geimpft wurden, nachdem sie sich von der Covid-19-Krankheit erholt hatten, konnten sich die Geimpften auf schützende zytolytische Gedächtnis-T-Zellen stützen und waren somit weniger anfällig für eine schwere Covid-19-Krankheit. Die Impfstoffhersteller behaupten, dass sie bereits dabei sind, neue Impfstoffe zu entwickeln, die der Antigenkonstellation der infektiöseren Varianten besser entsprechen. Als ausgewiesener Vaccinologe kann ich jedoch schon jetzt sagen, dass dies das Problem nicht lösen wird. Erstens müssen sie die Adjuvantierung ihrer Impfstoffe verstärken, um das bekannte Problem der “antigenen Sünde” zu überwinden (https://www.biorxiv.org/content/10.1101/2021.04.03.438330v1.full.pdf). Allerdings ist das Hinzufügen neuer Adjuvantien zu Impfstoffen der größte Stolperstein in der modernen Impfstoffwissenschaft. Noch wichtiger ist jedoch, dass sich das Virus weiter in Richtung erhöhter Ansteckungsfähigkeit und Impfstoffresistenz entwickeln wird, solange die Bedingungen für diese evolutionäre Dynamik erfüllt sind, d. h. solange Massenimpfungen mit nicht sterilisierenden Impfstoffen in der Hitze einer Pandemie mit einem hochgradig veränderlichen Virus durchgeführt werden.
In einem letzten Beitrag werde ich darauf eingehen, wie wir diese Kette des völligen Wahnsinns durchbrechen können. Dies erfordert natürlich einen sofortigen Stopp aller Massenimpfkampagnen (wie wiederholt gefordert), um die Maßnahmen auf eine frühzeitige medikamentöse Behandlung, eine groß angelegte Chemoprophylaxe und/oder Immunisierungsstrategien umzulenken, die einem unmittelbaren Angriff und dem ständigen Kreuzfeuer eines hochgradig veränderlichen Virus standhalten können.
Frage 27: Ich bin nicht geimpft und hatte keine Covid-19-Symptome. Sollte ich mich auf Antikörper testen lassen, um festzustellen, ob ich mich infiziert habe? Würde ein positiver Test bedeuten, dass ich geschützt bin?
Da Sie nicht an der Covid-19-Krankheit erkrankt sind, würde das Vorhandensein von Sars-CoV-2-bindenden Serumantikörpern lediglich bedeuten, dass Sie eine symptomlose Infektion mit Sars-CoV-2 durchgemacht haben. Antikörper, die aus einer asymptomatischen Infektion resultieren, haben in der Regel eine geringe Affinität und Langlebigkeit sowie eine geringe Neutralisierungskapazität. Ich glaube, dass sie sogar zu einer erhöhten Anfälligkeit für die Covid-19-Krankheit führen können, da sie die natürlichen unspezifischen CoV-Antikörper unterdrücken und möglicherweise sogar zu zum Krankheitsbild einer Antikörper-abhängigen Verstärkung (ADE) führen könnten. Es gibt keine Hinweise darauf, dass eine asymptomatische Infektion mit Sars-CoV-2 eine schützende T-Zell-Antwort auslöst (sie stimuliert CD4 Th-Zellen, aber keine schützenden zytotoxischen T-Zellen). Es ist daher anzunehmen, dass eine erneute Exposition seropositiver, zuvor asymptomatisch infizierter Personen sogar zu einer schweren Covid-19-Erkrankung führen könnte. Ihre Situation ist vergleichbar mit der von Geimpften, die nur eine Spritze eines 2-Spritzen-Impfstoffes erhalten haben. In den Tagen nach der ersten Spritze sind die Antikörper auch bei diesen Menschen noch unreif und von geringer Affinität. Dies könnte erklären, warum einige Geimpfte an einer schweren Covid-19-Erkrankung erkranken, wenn sie zwischen ihrer ersten und zweiten Impfung mit Sars-CoV-2 in Kontakt kommen. Das Vorhandensein von Sars-CoV-2-bindenden Serum-Antikörpern (wie sie z. B. in einem Elisa-Test nachgewiesen werden können) sollte also nicht als schützend angesehen werden, es sei denn, Sie sind zuvor an Covid-19 erkrankt. Deshalb plädiere ich immer wieder dafür, einen zuverlässigen serologischen Selbsttest auf den Markt zu bringen, damit nicht geimpfte Personen, die noch nicht an Covid-19 erkrankt sind, ihren Serostatus selbst überprüfen können.
Frage 28: Sowohl geimpfte als auch nicht geimpfte, asymptomatisch mit Sars-CoV-2 infizierte Personen können das Virus ausscheiden und eine suboptimale Immunantwort entwickeln. Können beide Gruppen also auch als Nährboden für Immunfluchtvarianten während einer Pandemie dienen? Und wenn ja, wann ist das der Fall?
Ja, beide Gruppen können das! Im Falle einer natürlichen Pandemie können asymptomatisch infizierte Personen einen suboptimalen S-gerichteten Immundruck auf die virale Infektiosität ausüben, wenn
I. ) der Infektionsdruck (“effektive Reproduktionszahl”) sehr hoch wird (z. B. wenn das Virus in überfüllten Gebieten mit schlechten hygienischen Bedingungen, wie Slums oder Favelas, eingeschleppt wird). Aufgrund des hohen Infektionsdrucks kann eine beträchtliche Anzahl zuvor asymptomatisch infizierter Personen mit suboptimalen, aber relativ hohen S-spezifischen Antikörpertitern re-infiziert werden. Dies ermöglicht die Selektion, Anpassung und effektivere Verbreitung von Varianten, die dem Immunsystem entkommen und durch S-gerichtete Mutationen gekennzeichnet sind, die dem Virus einen Grad an Infektiosität verleihen, der hoch genug ist, um den Immundruck zu überwinden, der durch diese relativ hohen Titer von S-spezifischen Antikörpern mit suboptimaler Affinität ausgeübt wird. Dies wird zu einer erheblichen Zunahme der Infektiosität führen, wie sie beispielsweise bei der aggressiven Verbreitung der indischen Doppelmutante (B.1.617) in Indien zu beobachten ist.
ODER:
II. ) der Infektionsdruck auf ein niedriges Niveau sinkt (z. B. wenn auf eine Krankheitswelle eine breite Umsetzung strenger Maßnahmen zur Infektionsprävention folgt). Aufgrund des geringen Infektionsdrucks kann eine beträchtliche Anzahl zuvor asymptomatisch infizierter Personen jetzt erst wieder infiziert werden, nachdem ihre S-spezifischen Ab-Titer auf relativ niedrige Werte gesunken sind. Dies ermöglicht die Selektion und effektivere Verbreitung von Varianten, die dem Immunsystem entkommen und die durch S-gerichtete Mutationen gekennzeichnet sind, die dem Virus einen Grad an Infektiosität verleihen, der hoch genug ist, um den Immundruck zu überwinden, der durch relativ niedrige Titer von S-spezifischen Antikörpern mit suboptimaler Affinität ausgeübt wird. Dies wird zu einem moderaten Anstieg der Infektiosität führen, wie er beispielsweise bei der Übertragungskinetik der britischen Variante (B.1.1.7) in einer Reihe von Ländern beobachtet wurde.
Ebenso werden Massenimpfungen während einer Pandemie symptomlose Geimpfte in die Lage versetzen, einen suboptimalen S-gerichteten Immundruck auf die virale Infektiosität auszuüben, wenn i) eine beträchtliche Anzahl von ihnen (Massenimpfung!) nach der ersten Impfung erst dabei ist, S-spezifische Abs zu bilden.
Dies ermöglicht die Selektion, Anpassung und effektivere Verbreitung von Varianten, die dem Immunsystem entkommen und die durch S-gerichtete Mutationen gekennzeichnet sind, die dem Virus einen Grad an Infektiosität verleihen, der hoch genug ist, um den Immundruck zu überwinden, der durch suboptimale Anti-S-Antiköprer-Titer im Impfstoff ausgeübt wird. Der Immunstatus dieser Geimpften wird die Anpassung der bereits zirkulierenden, infektiöseren Varianten fördern, so dass sie dominant werden und sich so entwickeln, dass sie bei frisch oder unvollständig geimpften Personen resistent gegen das Impf-Antikörper sind. Aus diesem Grund beschleunigen Massenimpfkampagnen derzeit die Ausbreitung der indischen Mutante im Vereinigten Königreich (und höchstwahrscheinlich auch in einer Reihe anderer Länder).
ODER:
III) ein großer Teil von ihnen (Massenimpfung!) ist vollständig geimpft. Dies ermöglicht die Selektion, Anpassung und effektivere Verbreitung von Varianten, die dem Immunsystem entkommen und durch S-gerichtete Mutationen gekennzeichnet sind, die dem Virus einen Grad an Infektiosität verleihen, der hoch genug ist, um den Immundruck zu überwinden, der durch voll ausgereifte Anti-S-Antikörper-Titer des Impfstoffs ausgeübt wird. Da letztere jedoch zirkulierende Varianten nicht vollständig neutralisieren können und daher immer noch ein gewisses Maß an viraler Ausscheidung und Übertragung zulassen, ist der Immundruck auf die virale Infektiosität immer noch suboptimal. Aus diesem Grund ist es sehr wahrscheinlich, dass die Resistenz des Virus gegen den Impfstoff zunimmt, wenn die Zahl der vollständig mit Covid-19 geimpften Menschen steigt, und dass fortgesetzte Massenimpfkampagnen schließlich zu einer vollständigen Resistenz des Virus gegen alle derzeit eingesetzten Covid-19-Impfstoffe führen werden.
Obwohl beide Populationen einen suboptimalen S-gerichteten Immundruck ausüben können, sind Personen, die an der Covid-19-Krankheit erkrankt sind, während der Zeit, in der sie ihre S-spezifischen Antikörper bilden, nicht anfällig für eine erneute Infektion mit dem Virus. Dies liegt daran, dass die virale Replikation durch unspezifische, antivirale Entzündungsmediatoren des Immunsystems (z. B. Zytokine, Chemokine) unterdrückt wird, die von gewebeansässigen Zellen (d. h. im Falle von Sars-CoV-2 von Zellen des Respirationstrakts) als Reaktion auf die ursprüngliche Virusinfektion “natürlich” produziert werden. Obwohl Impfstoffe auch pro-inflammatorische Zytokine induzieren, gibt es keinerlei Hinweise darauf, dass aktuelle, parenteral injizierte Covid-19-Impfstoffe antivirale immunologische Entzündungsmediatoren an der Eintrittspforte und der ersten Replikation von Sars-CoV-2 auslösen. Daher sind die Geimpften definitiv anfällig für eine Sars-CoV-2-Infektion, während sie ihre ersten Antikörper mit niedriger Affinität bilden. Da sie in der Hitze der Pandemie geimpft werden, ist die Wahrscheinlichkeit groß, dass sie mit Sars-CoV-2 in Kontakt kommen und sich somit infizieren. Deshalb dienen sie als Nährboden für weitere infektiöse Virusvarianten.
Selbst wenn Antiköper viel stärker an die rezeptorbindende Domäne (RBD) binden, brauchen sie Zeit, um vollständig auszureifen. Dies bedeutet, dass die Verwendung eines solchen Impfstoffs der “zweiten Generation” für Massenimpfungen während der Pandemie nicht verhindern würde, dass ein suboptimaler Immundruck auf die virale Infektiosität ausgeübt wird. Obwohl die Sequenz, die für die RBD kodiert, aufgrund von Konformationsbeschränkungen, die erfüllt werden müssen, damit die RBD die Fähigkeit zur Interaktion mit ACE-2 beibehält, nur begrenzte Mutationsmöglichkeiten bietet, wird es dem Virus dennoch gelingen, diesem suboptimalen Immundruck zu entkommen. Es könnte dies leicht tun, indem es allosterische Mutationen in anderen Teilen von S auswählt, die seine Interaktion mit Bindungsstellen auf dem ACE-2-Rezeptor ermöglichen, die sich topografisch von seiner “herkömmlichen” Bindungsstelle für die “konservierte” RBD unterscheiden.
Ich bin mir also nicht sicher, ob es irgendeinem Impfstoff gelingt, das Virus zu überlisten, es sei denn, man lässt sich von dem Mechanismus inspirieren, der es asymptomatisch infizierten Personen ermöglicht, die Infektion vollständig aufzuheben. Auch dies spricht für Immunisierungsansätze, die auf NK-Zellen ausgerichtet sind.
Frage 31: Warum sagen Sie, dass schützende T-Zell-Antworten auf SARS-CoV-2 nur von Menschen gebildet werden, die an Covid-19 erkrankt sind, während selbst bei Menschen, die SARS-CoV-2 ohne Symptome ausscheiden, hochfunktionale SARS-CoV-2-spezifische T-Zell-Antworten nachgewiesen wurden?
Referenz der Frage: https://rupress.org/jem/article/218/5/e20202617/211835/Highly-functional-virus-specific-cellular-immune?PR
Die erwähnte Publikation ist in erster Linie als eine Übung zum Sammeln von Zytokinen anzusehen, die von SARS-CoV-2-spezifischen Th1-Zellen abgesondert werden. Sie veranschaulicht lediglich, dass es eine Korrelation/Assoziation zwischen der viralen Clearance bei asymptomatisch infizierten Personen und Zytokinen wie IFN-gamma, IL-2, IL-10 gibt. Die Autoren untersuchten nicht die Mechanismen der viralen Clearance bei diesen Personen. Zytokine töten CoV-infizierte Zellen nicht von sich aus ab. Pro-inflammatorische Zytokine sind als eine Art “Adjuvans” zu betrachten, die antigene Motive auf Antigen-präsentierenden Zellen hochregulieren können. In Anbetracht der Tatsache, dass sowohl NK-Zellen als auch proinflammatorische Zytokine eine Schlüsselrolle bei der Virusausscheidung bei asymptomatischen Personen spielen (https://pubmed.ncbi.nlm.nih.gov/33391280/), ist es wahrscheinlich, dass diese Zytokine die Hochregulierung von CoV-abgeleiteten molekularen Mustern auf der Oberfläche von Antigen-präsentierenden Zellen ermöglichen. Es sind genau diese Muster, die dann von CoV-unspezifischen NK-Zellen in einem frühen Stadium der Virusinfektion erkannt werden können. Es stimmt, dass diese Zytokine auch virusbedingte Antigene auf APC-Zelloberflächen-exprimierten MHC cl I-Molekülen hochregulieren könnten, um Antigen-spezifische CTLs zu induzieren. Das Priming dieser Zellen braucht jedoch Zeit (daher tritt es nur bei Personen auf, die bereits erkrankt sind) und ist auf MHC cl I beschränkt, was bedeutet, dass CTLs nicht für die frühe, MHC-unbeschränkte Virusbeseitigung bei asymptomatisch infizierten Personen verantwortlich sein können. Wenn eine asymptomatische Infektion die CTLs aktivieren würde (wofür es aber, wie bereits erwähnt, keinerlei Beweise gibt), dann wäre es auch schwierig zu erklären, warum zuvor asymptomatisch infizierte Personen in einem späteren Stadium der Pandemie (d. h. bei ihrer erneuten Exposition) trotzdem schwer erkranken können. Mit anderen Worten, man sollte vorsichtig sein, wenn man den Begriff “antivirale zelluläre Immunität” verwendet, da er fälschlicherweise den Eindruck erweckt, dass die von den Autoren gemachte Beobachtung eine direkte Abtötung des Virus implizieren würde. Die Autoren dieser Arbeit haben lediglich die Muster der Zytokinproduktion durch SARS-CoV-2-spezifische T-(Helfer-)Zellen herausgearbeitet und quantifiziert. Diese Zytokine haben eine unspezifische Funktion, und die zytokinvermittelte Wirkung unterscheidet sich völlig von der zytolytischen Abtötung virusinfizierter Zellen durch Antigen-spezifische CTLs (letztere wird von Immunologen als antivirale zellvermittelte Immunität bezeichnet). Für die Sekretion dieser Zytokine sind nicht einmal T-Zellen erforderlich, die spezifisch für Sars-CoV-2 sind! Die Autoren rekapitulieren also lediglich ein bekanntes Phänomen, nämlich dass T-Zellen infolge einer Virusinfektion (oder auch jeder anderen Entzündung) eine Vielzahl von Zytokinen und Chemokinen absondern können, von denen einige die Präsentation von antigenen Motiven oder Mustern auf der Oberfläche von APCs verbessern können. Infolgedessen können CTLs aktiviert werden (was bei asymptomatisch infizierten Personen nicht der Fall ist) oder NK-Zellen können aktiviert werden (dies ist das wahrscheinlichere Szenario, das eine frühe Virusbeseitigung bei diesen Personen erklärt). Diese zytokinausschüttenden T-Zellen sind also nicht die Effektoren der antiviralen Aktivität, sondern dienen nur als eine Art “Adjuvans”! Aktivierung” (der NK-Zellen) bedeutet “Auslösung”, nicht “Grundierung”, so dass diese Art der Immunität “angeboren” und nicht dauerhaft ist und somit die Wirkung der “antiviralen T-Zellen” bei asymptomatischer SARS-CoV-2-Infektion. Deshalb plädiere ich für einen Immunisierungsansatz, der die NK-Zellen so ausbildet, dass sie CoV-unspezifische Motive (einschließlich aller Varianten!) erkennen und gleichzeitig ein Gedächtnis erwerben können!
Frage 32: Sie haben vor den nachteiligen Folgen der Entscheidung des Vereinigten Königreichs zur Öffnung der Gesellschaft gewarnt. Im Vereinigten Königreich ist jedoch derzeit ein Rückgang der Fälle zu verzeichnen! Steht das im Widerspruch zu Ihrer Theorie?
Meine Vorhersagen beruhen nicht auf ausgefallenen Theorien, sondern auf einer rein wissenschaftlichen Analyse. Frühere strenge Maßnahmen zur Infektionsprävention im Vereinigten Königreich haben eine wiederholte Virusexposition verhindert. Dies bedeutet auch, dass nicht geimpfte Personen, die dem Virus zuvor ausgesetzt waren, deren natürliche Immunität aber stark genug war, um der Covid-19-Erkrankung zu widerstehen (hauptsächlich Jugendliche und Kinder), wahrscheinlich nicht erneut infiziert werden, solange sie noch kurzlebige Spike(S)-spezifische Antikörper tragen (die sich typischerweise als Folge einer asymptomatischen Infektion entwickeln und in der Lage sind, natürliche, Coronavirus(CoV)-unspezifische Antikörper zu unterdrücken). Da die Titer dieser Antikörper bei der überwiegenden Mehrheit der nicht geimpften Personen, die sich zuvor asymptomatisch infiziert hatten, inzwischen deutlich zurückgegangen sind, dürfte die Öffnung der Gesellschaft tatsächlich zu einem Rückgang der Zahl der Fälle führen. Das liegt einfach daran, dass Menschen mit einer starken angeborenen Immunität, die nicht auf S-spezifischen Antikörpern sitzen, eine große Kapazität haben, CoV zu eliminieren, einschließlich aller Sars-CoV-2-Varianten! Sie spielen bei dieser Pandemie eine unschätzbare Rolle als “universelle Staubsauger”. Sie können nur gestoppt werden, wenn ihre angeborenen Antikörper durch S-spezifische Antikörper unterdrückt werden (was bei einer raschen Reexposition mit dem Virus nach einer früheren Infektion, aber natürlich auch nach einer Impfung geschieht). Da die natürlichen Antikörper bei jungen und gesunden, nicht geimpften Menschen nicht so stark unterdrückt wurden (aufgrund der zuvor im Vereinigten Königreich weit verbreiteten Maßnahmen zur Infektionsverhütung), wird ihre verstärkte Beteiligung an sozialen Aktivitäten einen Großteil der zirkulierenden, infektiöseren Delta-Variante “aufsaugen”, was zu einer geringeren Infektionsrate führt. Es versteht sich jedoch von selbst, dass dieser Effekt nur von kurzer Dauer sein wird, da die Kombination aus vermehrten Kontakten und der Verbreitung der infektiöseren Delta-Variante schon bald zu einem erhöhten Risiko einer erneuten Exposition von Personen führen wird, die zuvor seronegativ für Anti-S-Antikörper waren. Eine erneute Exposition gegenüber dem Virus zu einem Zeitpunkt, zu dem die natürlichen Abwehrkräfte unterdrückt werden, führt zu mehr Krankheiten und zwangsläufig zu höheren Infektionsraten. Es besteht leider kein Zweifel daran, dass es im Vereinigten Königreich zu einer Gegenreaktion kommen wird, bei der die Zahl der Fälle noch einmal erheblich ansteigen wird. Diese neue Welle wird die Entwicklung des Virus zu einer vollständigen Resistenz gegen die Impfstoffe nur weiter anheizen.
Wenn Sie die “intrinsische” Infektiosität des Virus meinen, lautet die Antwort höchstwahrscheinlich “nein”. Da Mutationen, die dem Immunsystem entgehen, nun hauptsächlich in der rezeptorbindenden Domäne (RBD) des Virus selektiert werden und dieser Teil auch für die Erleichterung des viralen Eintritts in die Zelle verantwortlich ist, ist es höchst unwahrscheinlich, dass die wichtigen Veränderungen, die in dieser kleinen Domäne stattfinden müssen, um ein vollwertiges Immunsystem gegen das Vakzin-Abs zu ermöglichen, nicht die physikochemischen Wechselwirkungen beeinträchtigen, die zwischen dieser Domäne und dem Ace-2-Eintrittsrezeptor auf den Wirtszellen stattfinden müssen. Es ist daher sehr wahrscheinlich, dass die inhärente Infektiosität des Virus eher abnimmt, wenn es resistenter gegen die Impf-Antikörper wird. Dies verhindert jedoch nicht, dass Impfantikörper, die das Virus zwar noch binden, aber nicht mehr neutralisieren können, das Eindringen des Virus in die Zelle verstärken – ein Phänomen, das als “Antikörper-abhängige Verstärkung der Krankheit” (ADE) bekannt ist.
Frage 34: Warum ist Indonesien, das eine sehr niedrige Impfrate hat, weltweit führend bei den Covid-Todesfällen?. Wie können Sie das erklären?
Bis vor kurzem hatte Indonesien relativ niedrige Infektionsraten, obwohl Sars-CoV-2 eindeutig vorhanden war. Diese Situation deutet darauf hin, dass sich die Menschen vor allem asymptomatisch infiziert haben. Infolgedessen wurden bei vielen von ihnen die auf den natürlichen Antikörperen beruhende Immunität unterdrückt. Da immer mehr Menschen asymptomatisch infiziert werden, steigt die Wahrscheinlichkeit, dass eine solche Person kurz nach einer früheren Exposition erneut infiziert wird (d. h. während sie noch kurzlebige, spike-spezifische Antikörper trägt, die mit den weithin schützenden, natürlichen Anti-CoV-Abs konkurrieren). Das heißt, dass sich nun immer mehr Menschen anstecken, das Virus ausscheiden und weitergeben werden. Der weitere Anstieg der Infektionsübertragung in der Bevölkerung kann nun plötzlich einen größeren Teil der zuvor asymptomatisch infizierten Menschen in Brand setzen (zunächst diejenigen, die sich erst kürzlich infiziert haben oder deren natürliche Abs-Titer bereits niedrig waren). Da sich das Feuer schnell auf andere, bereits infizierte Menschen ausbreitet, ist eine zweite Welle von Infektionen und Krankheiten in jüngeren Altersgruppen unvermeidlich. Dies erinnert an den Verlauf einer natürlichen Pandemie, bei der sich die zweite Welle auf jüngere Altersgruppen verlagert (vgl. Grippepandemie von 1918). Das Ergebnis ist eine wachsende Herdenimmunität aufgrund der erworbenen Immunität bei denjenigen, die die Krankheit bekommen haben, und einer starken natürlichen Immunität bei denjenigen, die der Krankheit widerstanden haben (= die große Mehrheit der Bevölkerung). Eine ähnliche Entwicklung ist derzeit z. B. in Bulgarien zu beobachten. Dies ist nicht auf eine kreuzreaktive T-Zellen-Immunität zurückzuführen, die durch eine frühere CoV-Infektion ausgelöst wird, wie einige Experten behaupten. Wäre dies der Fall, würde man nicht erwarten, dass eine Massenimpfung diese Herdenimmunität weitgehend zerstören würde. Eine höhere Durchimpfungsrate wird diesen Effekt zwar zunächst abmildern (geringere Virusübertragung und viel kleinere, aber breitere Krankheitswelle), aber sie wird mit einer verstärkten natürlichen Selektion und der Ausbreitung von Varianten, die dem Immunsystem entkommen, einhergehen, die sich schließlich zu einer dominanten Verbreitung von C-19-impfstoffresistenten Varianten entwickeln. Dies ist natürlich höchst problematisch, da selbst nicht mehr funktionstüchtige Impf-Antikörper immer noch stark an das Virus binden können und somit eine lang anhaltende Unterdrückung der angeborenen unspezifischen CoV-Immunität bewirken, während sie gleichzeitig dazu neigen, eine Antikörper-abhängige Verstärkung der Krankheit (ADE) zu verursachen. Sowohl Bulgarien als auch Indonesien sollten sich diese große Welle zunutze machen und ihre positive Wirkung auf die Herdenimmunität nicht durch Massenimpfungen zunichte machen. Die Massenimpfung verbessert weder die Qualität noch die Erinnerung an die erworbene Immunität bei denjenigen, die sich von der Covid-19-Krankheit erholt haben, und unterdrückt die natürliche Immunität bei denjenigen, die die Krankheit überstanden haben. Das ist höchst problematisch, zumal Menschen mit einer starken natürlichen Immunität (vor allem junge und gesunde Jugendliche und Kinder!) mit ALLEN Varianten umgehen können, was natürlich nicht mehr gilt, wenn sie geimpft werden!
Um diese Frage zu beantworten, muss man eine Reihe wichtiger Variablen berücksichtigen, wie z. B. die Zielpopulation, die durch die Krankheit gefährdet ist (Gesamtpopulation oder nur ein Teil davon?), das Zielvirus (hochgradig veränderbar oder genetisch stabil? Grad der Infektiosität/Übertragbarkeit?), das mögliche Vorhandensein von Tierreservoiren sowie die Art der Impfstoffe, die im Rahmen des Massenimpfprogramms verwendet werden sollen (replizierend oder nicht-replizierend?).
So hat sich z. B. die Massenimpfung gefährdeter Bevölkerungsgruppen mit (abgeschwächten) Lebendimpfstoffen als die wirksamste Einzelmaßnahme zur Verhütung oder Bekämpfung von Epidemien oder Pandemien von Viruserkrankungen erwiesen, die durch ein hochgradig übertragbares Virus mit einer niedrigen Mutationsrate verursacht werden und für die es kein asymptomatisches Reservoir bei Mensch oder Tier gibt (z. B. Massenimpfung von Kleinkindern gegen Masern; Massenringimpfkampagne gegen Pocken). Solche Massenimpfkampagnen sind notwendig und ausreichend, um hohe Morbiditäts- und Mortalitätsraten in der anfälligen/gefährdeten Zielbevölkerung zu verhindern und somit das Risiko für die öffentliche oder sogar globale Gesundheit zu verringern. Massenimpfkampagnen, bei denen nicht replizierende (2) (d. h. hochspezifische) Impfstoffe verwendet werden und die in allen Altersgruppen durchgeführt werden, unabhängig davon, ob sie gefährdet sind oder nicht (!), sind jedoch kontraindiziert für die Bekämpfung einer Epidemie (2) oder Pandemie eines hochgradig übertragbaren Virus mit einer hohen Mutationsrate, das asymptomatisch übertragen werden kann, da sie nur die Ausbreitung infektiöserer Immunfluchtvarianten fördern, die die Morbiditäts- und Mortalitätsrate erhöhen und schließlich zu einer Virusresistenz gegen den Impfstoff führen werden. Ein Lehrbuchbeispiel für eine solche Kontraindikation wäre die aktuelle Sars-CoV-2-Pandemie, die sich inzwischen zu einer Pandemie hochinfektiöser Varianten entwickelt hat. Im letzteren Fall stellen Massenimpfkampagnen ein erhebliches Risiko für die öffentliche und sogar die globale Gesundheit dar.
(1) Im Gegensatz zu (abgeschwächten) Lebendimpfstoffen sind nicht-replizierende Impfstoffe bei der Verhinderung einer Infektion an der Schleimhauteintrittspforte weit weniger effizient und reduzieren auch nicht ausreichend die virale Replikation und die Übertragung infektiöserer Virusvarianten, da ihr Spektrum der Immunabdeckung schmaler und weniger diversifiziert ist als das von (abgeschwächten) Lebendimpfstoffen.
(2) Eine bevölkerungsweite Massenimpfung mit nicht replizierenden Impfstoffen gegen die Maul- und Klauenseuche (HFMD), eine weitere Viruserkrankung, die der öffentlichen und globalen Gesundheit zunehmend Sorge bereitet (verursacht durch EV-71), wäre ein weiteres Beispiel.
Frage 36: Gibt es eine wissenschaftliche Begründung dafür, dass eine geimpfte oder nicht geimpfte Person Kontakte mit einer gesunden geimpften oder nicht geimpften Person diskriminiert?
Sowohl geimpfte als auch ungeimpfte Personen können das Virus verbreiten.
Warum?
Die Höhe des Werts der angeborenen Antikörper, der natürlich erworbenen Antikörper oder der durch Impfung induzierten Antikörper hängt von mehreren verschiedenen Variablen ab (siehe unten). Das heißt, es kann nie garantiert werden, dass einer der Immunmechanismen, die die Produktion dieser Antikörper auslösen, eine sterilisierende Immunität bewirkt. Da es keinerlei Beweise dafür gibt, dass eine Impfung oder eine natürliche Infektion/Krankheit T-Gedächtniszellen induziert, die in der Lage sind, virusinfizierte Zellen abzutöten, wird das Versagen von Antikörpern, Sars-Cov-2 vollständig zu neutralisieren, unweigerlich zu einer Virusreplikation und -übertragung führen.
Ob eine geimpfte oder ungeimpfte Person Viren ausscheidet, hängt in erster Linie davon ab, ob diese Person eine produktive Infektion (d. h. eine Virusvermehrung) entwickelt oder nicht. Im Falle einer produktiven Infektion hängen die Menge der ausgeschiedenen Viren und die Dauer der Virusausscheidung von einer Vielzahl verschiedener Faktoren ab, darunter die Konzentration/Belastung des Virus, die Infektiosität des Virus, die Stärke/das Ausmaß der Immunreaktion und die Art der Immunreaktion (d. h. angeboren oder erworben). Je höher der Anteil der infektiöseren Partikel im Inokulum ist (d. h. je stärker sich die “infektiöseren” Varianten in der Population ausbreiten), desto effektiver wird sich das Virus in einer geimpften Person (d. h. vor dem Hintergrund eines S(pike)-gesteuerten Immundrucks) im Vergleich zu einer nicht geimpften Person vermehren. Aber auch bei Menschen, die aktiv immunisiert wurden (d. h. infolge einer natürlichen Covid-19-Erkrankung oder infolge einer Impfung mit S-basierten Impfstoffen), kann der S-gerichtete Immundruck sehr unterschiedlich sein. Dies liegt daran, dass der Titer sowie die Neutralisierungskapazität und Langlebigkeit von Anti-S-Antikörper stark schwanken können, abhängig von Alter, Geschlecht, allgemeinem Gesundheitszustand, Körpergewicht, früheren oder begleitenden Infektionen, der Art des Impfstoffs und der Anzahl der Dosen oder dem Verlauf und der Schwere der Krankheit (im Falle einer natürlich erworbenen Immunität) und dem Zeitpunkt nach der Immunisierung. Ebenso hängt der Titer funktioneller angeborener Antikörper (der leider noch nicht im Blut messbar ist) von verschiedenen Faktoren ab, wie z. B. dem Alter, dem allgemeinen Gesundheitszustand, der Art der Ernährung und höchstwahrscheinlich auch vom Grad der Exposition der angeborenen Vorläufer-B-Zellen gegenüber erregerassoziierten molekularen Mustern (weitere Literatur zu diesem Thema finden Sie auf meiner Website unter Thema 1: Natürliche Antikörper).
Aus all dem folgt, dass es unmöglich ist, im Voraus zu sagen, ob oder wann eine bestimmte geimpfte oder ungeimpfte Person Viren ausscheidet, und wenn ja, zu welchem Zeitpunkt die Virusausscheidung und -übertragung durch diese Person am stärksten ausgeprägt sein wird. Selbst wenn sich beide anstecken sollten, wäre es unmöglich, zu einem bestimmten Zeitpunkt vorherzusagen, ob die Geimpften mehr ausscheiden als die Ungeimpften oder umgekehrt. Wenn man also das Infektionsrisiko verringern will, ist die Diskriminierung von Kontakten mit geimpften oder ungeimpften Personen NICHT der richtige Weg. Eine solche Diskriminierung bringt keine Vorteile, weder aus Sicht des Einzelnen noch aus Sicht der öffentlichen Gesundheit. Sinnvoll ist es, Kontakte mit Erkrankten zu diskriminieren, unabhängig davon, ob sie geimpft sind oder nicht, denn es ist bekannt, dass Menschen mit Anzeichen und Symptomen einer Covid-19-Erkrankung unabhängig von allen anderen Variablen erhebliche Mengen des Virus ausscheiden (deshalb müssen sich diese Menschen selbst isolieren).
Anstatt sich darüber Gedanken zu machen, wen sie von ihren Kontakten ausschließen sollten, ist es sowohl für Geimpfte als auch für Ungeimpfte viel wichtiger, ihre Anfälligkeit für schwere C-19-Erkrankungen zu verringern, indem sie z. B. frühzeitig Zugang zu einer multimedikamentösen Behandlung erhalten und ihre eigene Immunabwehr stärken. Solange das dominant zirkulierende Virus nicht gegen die S-spezifischen neutralisierenden Antikörper resistent ist, können sich Geimpfte und Personen, die sich von einer natürlichen C-19-Erkrankung erholt haben, auf ihre Anti-S-Antikörper verlassen und sind weitgehend vor einer schweren C-19-Erkrankung geschützt. Die Ungeimpften hingegen verlassen sich auf ihre angeborenen Abwehrkräfte als erste und einzige Verteidigungslinie gegen die Covid-19-Krankheit. Diese Antikörper sind bei jungen und gesunden Menschen besonders reichlich vorhanden und funktionell. Dank der polyreaktiven Natur dieser Abs können gesunde, ungeimpfte Personen mit allen Arten von Sars-CoV-2-Varianten fertig werden. Damit diese angeborenen Abs aber zum Tragen kommen, dürfen sie nicht durch Anti-S-Antikörper unterdrückt werden! Es ist daher von entscheidender Bedeutung, dass ungeimpfte Personen eine häufige erneute Exposition gegenüber Sars-CoV-2 vermeiden, da kurzlebige Anti-S-Antikörper aus einer früheren asymptomatischen Infektion ihre Krankheitsanfälligkeit drastisch erhöhen. Deshalb stellt die zunehmende Verbreitung hochinfektiöser Varianten (z. B. Delta-Variante) derzeit eine Bedrohung für die Gesundheit der nicht geimpften Menschen dar. Es versteht sich jedoch von selbst, dass die natürliche Immunität auf lange Sicht (die in Wirklichkeit sehr kurz sein könnte: siehe Israel!) der durch Impfung hervorgerufenen Immunität weitgehend vorzuziehen ist, da weder natürlich erworbene Anti-S-Antikörper noch polyreaktive angeborene Antikörper die Selektion infektiöserer Varianten erleichtern und daher nicht dazu neigen, eine verstärkte Ausbreitung natürlich selektierter, infektiöserer Immunfluchtvarianten zu fördern. Es ist jedoch anzunehmen, dass die sich abzeichnende Resistenz des Virus gegen die Impfstoffe auch eine Bedrohung für Personen darstellt, die nach der Genesung von der C-19-Krankheit eine natürliche Immunität erworben haben, da sowohl die Impfung als auch die natürlichen als auch die erworbenen Antikörper gegen das Spike-Protein gerichtet sind.
Stand der Übersetzung 24.10.2021

@Tom,
richtig, manches ist veraltert. Aber wo sollte ich anfangen. Ausserdem finde ich es sehr wichtig, dass man darauf verweisen kann, was Vanden Bossche damals, als die Impfquoten noch realtiv gering war, schon für jedermann zugänglich veröffentlicht hat. Unsere "Experten", Professoren, Behördenchefs, Ärztefunktionäre, Minister, Abgeordneten usw. hätten das alles auch damals schon lesen und verstehen lerenn können.
Auch hätte man Vanden Bossche darauf aufbauend sehr gut in Deutschland an den deutschen Diskussionen beteiligen können. Vanden Bossche hat seine Habilitation und seine vier Fachtierarztausbildungen immehrin alle in deutscher Sprache absolviert und er hat auch danach zeitweise in Deutschland gearbeitet. In seinem Lebenslauf schreibt er zwar zu seinen Sprachkenntnissen "Mutterspache Flämisch, Englisch fließend, Deutsch und Französisch"). D.h., er findet nicht das er fließend Deutsch spricht, und er kann wahrscheinlich auf Deutsch nicht solche komplizierten Sätze drechseln wie auf Flämisch und Englisch. Aber für Diskussionen in Deutschland dürfte sein Deutsch mit flämischem Akzent locker ausreichen.
Ja, es sollte kein Vorwurf sein, nur ein Hinweis auch für die Leser hier. Ein Einbinden von Vanden Bossche in die öffentlichen Corona Diskussionen war und ist natürlich so gut wie ausgeschlossen, jedenfalls was TV und Leitmedien betrifft. Das Abgrenzen einer Hegemonialmeinung zu Corona wird übrigens bei #allesaufdentisch in sehr angenehmer Weise thematisiert und kritisiert.
Ich glaube, ich habe den Mechanismus verstanden, warum flächendeckende Impfungen zu Virusmutationen führen, die impfresistent sind. Eine Erklärung, warum diese impfresistenten Mutationen auch zu einer erhöhten Morbidität führen sollen, habe ich bisher vermisst. Die Theorie der Fachleute aus dem Mainstream (Streeck, etc.) lautet doch, dass das mutierte Virus gemäß Überlebensstrategie ansteckendener aber dafür weniger tödlich ist (weil der Wirt dann das Virus nicht mehr weiter verbreiten kann).